2 杭州市急救中心, 310019
2 Hangzhou Emergency Center, Hangzhou 31010, China
经鼻高流量吸氧(HFNC)装置是对传统吸氧装置的革新,最大吸气流速可达到40 ~ 60 L/min,在37℃下可达到100%湿化效果,患者闭嘴呼吸时拥有呼吸末正压效应(PEEP效应)[1-2]。HFNC系统因其独特的生理学效应,越来越多的医护人员应用它来预防或者治疗拔管后呼吸衰竭的患者,拔管后应用高流量氧疗可以减少拔管后呼吸衰竭的发生和降低再插管率,其使用效果不亚于无创呼吸机的效果[3-6],但使用高流量吸氧患者有良好的耐受度和舒适性。创伤伴有颈椎损伤患者,特别是累计C3~C5平面以上伴有高位截瘫患者,在颈椎手术后往往由于膈肌无力造成长期机械通气无法脱机或者脱机失败[7-8]。损伤平面在此之下的患者也会由于肺部感染。肺不张或呼吸机不协调造成无法脱机、长期需要机械通气状态;因此术后出现无法脱机或者需要进行气管切开的患者比率可达到30%左右。长期的机械通气会带来呼吸道并发症,如VAP等,使患者预后大大下降。早期的脱机拔管对监护室医师及呼吸治疗师是极大的挑战,但在条件允许情况下能够早期脱机拔管对于改善患者预后,减少VAP等相关并发症有很大作用[9-10]。本研究回顾性分析经鼻高流量吸氧在创伤性颈椎损伤患者术后脱机拔管后的呼吸治疗作用,探讨使用经鼻高流量氧疗较常规氧疗是否可以改善拔管后患者的呼吸、循环及氧合情况,降低重新插管率,减少ICU住院时间。
1 资料与方法 1.1 研究类型及伦理问题回顾性研究国内三甲医院急诊创伤中心ICU从2016年9月至2018年3月中,颈椎损伤伴截瘫患者,行颈椎手术治疗后进行脱机试验,符合脱机拔管标准后拔管。使用普通面罩、文丘里面罩或经高流量吸氧进行氧疗支持,患者选择普通氧疗或高流量吸氧治疗均有当时主治医师决定并取得家属同意。比较拔管后两种不同氧疗方式对拔管结局的影响。本研究符合医学伦理学标准,在获得医院伦理委员会批准同意后使用患者资料进行科学分析[审批号:2017伦审研050号(浙医二院)],并获得患者或家属的知情同意。
1.2 研究分组(1) HFNC组:拔管后开始使用经鼻导管湿化高流量吸氧装置(HFNC)进行吸氧治疗,HFNC型号(AIRVO2, Optiflow, Fisher & Paykel, Auckland, NewZealand);参数设置为吸入氧体积分数为50%,流量为60 L/min,根据患者氧饱和度调节参数,维持SPO2在93%以上, 持续治疗时间72 h,治疗时间超过72h后可转为普通吸氧治疗。
(2) 普通氧疗组(conventional oxygen therapy,COT)组:脱机拔管成功后使用鼻导管或普通面罩吸氧(文丘里或储氧面罩)进行呼吸治疗,参数设置氧流量5 L/min,根据患者氧饱和度调节参数,维持SPO2在93%以上,持续治疗72 h。
(3) 入组患者监测随访指标:选取入组的两组患者性别、年龄、体质量指数(BMI指数)、连续脏器衰竭评估(SOFA评分)、创伤严重度评分(ISS)、头颈部简明创伤评分(AIS)、拔管前机械通气时间、ICU住院时间、VAP发生率等一般资料;入组患者在拔管后6、24及72 h选取患者病例系统中心率,呼吸频率及氧饱和度,以及血气分析并记录相应结果。
(4) 拔管后发生呼吸衰竭处理:若患者在拔管后72 h内出现呼吸衰竭或拔管失败临床表现,患者可进行补救性无创呼吸机辅助呼吸(由当时主治医师决定),若补救治疗无效或未行无创呼吸机治疗则进行重新插管,机械通气治疗。
1.3 统计学方法应用SigmaStat 3.5 (Systat Software Inc, PointRichmond, CA, USA)软件进行统计学分析。先对计量资料进行正态性检验,符合正态分布的计量资料以均数±标准差(Mean±SD)表示,组间比较采用成组t检验,非正态分布采用Friedman秩和检验;重复测量数据采用重复测量资料的方差分析方法。计数资料以频数和百分数表示,组间比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果 2.1 患者入组情况及一般资料入组流程图见图 1:共回顾分析68例患者,排除30例患者:8例患者合并严重颅脑外伤,GCS评分小于7分,3例患者治疗期间死亡,19例患者无法脱机行气管切开。最终纳入资料完整且符合观察要求的患者38例,其中经鼻高流量氧疗组(HFNC组)16例,常规吸氧治疗组(COT组)22例。一般资料见表 1:两组患者性别、年龄、身体质量指数(BMI指数)、ISS评分、头颈部AIS评分、SOFA评分、拔管前机械通气时间、VAP发生率等一般资料比较差异无统计学意义(P>0.05)。
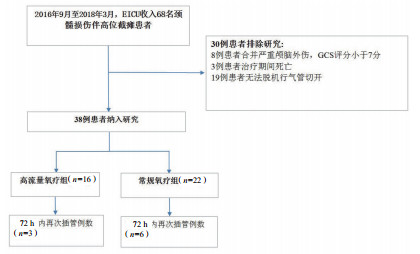
|
| 图 1 患者入组流程图 Fig 1 Flowchart of the including patients |
|
|
| 组别 | HFNC组 (n=16) |
COT组 (n=22) |
P值 |
| 年龄(岁) | 38.3±10.8 | 37.1±10.5 | 0.72 |
| 性别(男/女) | 10/6 | 14/8 | 0.45 |
| BMI | 23(21-28) | 27(23-31.5) | 0.09 |
| 头颈部AIS评分 | 4.5±0.3 | 4.3±0.2 | 0.64 |
| ISS评分 | 15.8±1.2 | 14.9±1.1 | 0.61 |
| SOFA评分 | 9.1±3.1 | 10.5±2.9 | 0.16 |
| 拔管前机械通气时间(d) | 10.9±3.1 | 12.5±4.5 | 0.25 |
| VAP发生率 | 7/16 | 9/22 | 0.43 |
| 72 h再次插管率(例)(%) | 3/16(18.8%) | 6/22(27.3%) | <0.05 |
| ICU住院时间(d) | 15.5±3.4 | 16.6±5.2 | 0.45 |
| 注:BMI:身体质量指数SOFA评分:连续脏器衰竭评估AIS:简明创伤评分; ISS评分:创伤严重度评分;HFNC:经鼻高流量氧疗COT:普通氧疗VAP:呼吸机相关肺炎 | |||
脱机拔管后患者循环及呼吸参数见表 2:脱机拔管后6 h HFNC组患者呼吸频率、氧饱和度(SaO2)、氧合指数(PaO2/FiO2)均优于COT组(P<0.05),患者心率、平均动脉压(MAP)、血气分析中二氧化碳分压(PaCO2)两组差异无统计学意义(P=0.39);脱机拔管后24 h、72 h HFNC组PaO2/FiO2优于COT组(P<0.05),HFNC组患者PaCO2值显著小于COT组(P<0.05),脱机拔管后24 h血氧饱和度(SaO2)HFNC组优于COT组(P<0.05),但72 h血氧饱和度(SaO2)两组差异无统计学意义(P=0.21)、呼吸频率、心率及平均动脉压(MAP)两组差异无统计学意义。图 2可见HFNC组患者氧合指数在各时间点均优于COT组。图 3可见在24 h、72 h HFNC组患者PaCO2值显著小于COT组。
| 指标 | HFNC组 (n=16) |
COT组 (n=22) |
P值 |
| 拔管后6 h | |||
| 呼吸频率(次/min) | 23.2±3.1 | 26.5±3.6 | <0.01 |
| 心率(次/min) | 84.8±17.9 | 91.3±14。6 | 0.22 |
| MAP(mmHg) | 75.4±7.9 | 74.8±9.9 | 0.86 |
| SaO2 | 97.5±2.5 | 95.1±2.4 | <0.01 |
| PaO2/FiO2 | 328.5±37.7.7 | 306.5±25.9 | <0.05 |
| PaCO2(mmHg) | 41.4±7.8 | 45.2±12.1 | 0.39 |
| 拔管后24 h | |||
| 呼吸频率(次/min) | 23(21-25) | 21(21-25) | 0.63 |
| 心率(次/min) | 84.7±17.9 | 82.5±18.4 | 0.71 |
| MAP(mmHg) | 75.4±8.9 | 76.1±9.4 | 0.82 |
| SaO2 | 97.8±2.3 | 96.1±1.7 | <0.05 |
| PaO2/FiO2 | 336.3±48.1 | 301.5±35.3 | <0.05 |
| PaCO2(mmHg) | 37.5(32.3-49.5) | 46(42.8-54.1) | <0.05 |
| 拔管后72 h | |||
| 呼吸频率(次/min) | 23(21-26) | 21(20.5-24.3) | 0.31 |
| 心率(次/min) | 85.7±10.4 | 83.6±17.4 | 0.67 |
| MAP(mmHg) | 75.5(68.3-80.1) | 76.1(66.5-81.3) | 0.87 |
| SaO2 | 98.5(96-100) | 97.2(95-99) | 0.21 |
| PaO2/FiO2 | 349.4±49.3 | 315.5±49.3 | <0.05 |
| PaCO2(mmHg) | 38.5(33.3-44.5) | 48.5 (43.7-57.2) | <0.01 |
| 注:MAP:平均动脉压 | |||
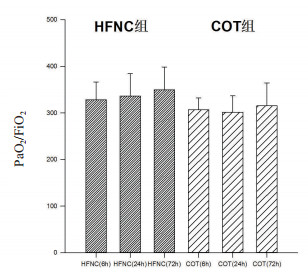
|
| 图 2 两组患者各时间点氧合指数比较 Fig 2 Comparison of PaO2/FiO2 of patients ratio in two groups |
|
|
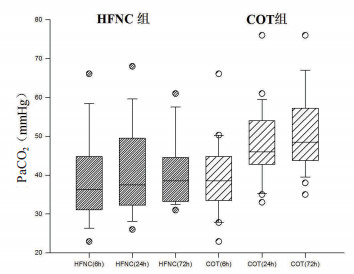
|
| 图 3 两组患者二氧化碳分压比较 Fig 3 Comparison of PaCO2 of patients in two groups |
|
|
HNFC组中拔管后72 h内有3例患者重新插管(18.8%),COT组有6例患者重新插管(27.3%),两组再插管率比较有统计学意义(P<0.05);两组患者ICU住院时间比较:(15.5±3.4) d vs. (16.6±5.2)d,差异无统计学意义。HFNC组中3例患者均因呼吸窘迫或再次低氧血症,COT组中6例患者再插管原因,2例患者为严重二氧化碳潴留,4例为呼吸窘迫或再次低氧血症。9例重新插管患者中有7例进行了挽救性无创通气治疗,其中HFNC组2例,COT组5例,但均无效后机械通气治疗。
3 讨论多项研究提示高位颈椎损伤导致的呼吸功能不全或衰竭往往提示高病死率及昂贵的医疗费用。根据国内外相关文献报道,约70%左右的C6或以上损伤合并截瘫患者可脱机拔管,该类患者往往由于颈椎损伤影响膈肌运动障碍或不协调,造成脱机困难或延迟,无法脱机及长时间的机械通气治疗对该类患者来说不仅大大增加ICU的住院时间,并增加如VAP、深静脉血栓等严重并发症[11-13]。美国西部创伤指南建议,对于高位颈椎损伤患者应首先尝试脱机拔管治疗,而不是行经验性的气管切开手术[14],这有利于患者的预后和减少患者的住院日,避免气管切开带来的相关并发症。
临床医师在治疗呼吸衰竭患者使用机械通气的过程往往带来许多的并发症,例如呼吸机相关性肺炎(VAP),呼吸机相关性肺损伤(VLI),深静脉血栓(DVT)的形成并导致的肺栓塞,脑梗死等;并且随着机械通气时间的延长,患者出现并发症的几率越大,从而影响患者的预后,并大大的增加了住院费用。许多临床研究已经证实目前ICU中20% ~ 30%的拔管患者在拔管后48 h内会出现呼吸衰竭,这大部分是由于患者通气不足或者是气道的问题导致的[15-16]。拔管出现呼吸衰竭后患者一般需要进行无创呼吸机通气或者重新插管行机械通气。研究证明拔管后出现呼吸衰竭而再次插管会使患者病死率升高20% ~ 25%左右,并明显延长ICU的住院时间及增加住院费用[17-18]。随着HFNC的普及,越来越多的医护人员使用它来预防或治疗拔管后的呼吸衰竭。Maggiore等[19]的一个随机对照多中心研究中,105例患者拔管后随机接受文丘里面罩吸氧或HFNC,这些患者包括肺炎、创伤等引起的呼吸衰竭患者。结果显示,HFNC组患者的呼吸频率、氧合指数、舒适度等情况都优于文丘里面罩吸氧组,且差异有统计学意义;HFNC组患者的再插管率明显降低(P=0.01)。Parke等[20]对心脏外科术后患者拔管后使用HFNC与普通氧疗进行比较,高流量氧疗在拔管成功率上有明显优势。但Corley等[21]在心脏外科术后患者(BMI≥30)拔管后使用HFNC与普通氧疗作比较,在拔管成功率、肺不张发生率、呼吸频率及氧合水平上差异无统计学意义。颈椎骨折伴高位截瘫患在很多医院往往进行经验性的气管切开术,但美国西部创伤联盟的研究表明很多颈椎骨折伴高位截瘫患者可以不经过经验性的气管切开脱机成果,但仍存在一定比例的失败几率及重新插管率,这种重新插管率要比一般术后拔管的患者要高。高位颈椎损伤患者常常由于膈肌无力造成二氧化碳潴留造成后期脱机困难,本实验初步证明高流量氧疗对于该类患者二氧化碳水平的控制有较好效果,其可能原因是高流量氧疗可以促进膈肌运动及对生理学死腔的冲刷作用,具体机制需进一步证明。
| [1] | Roca O, Riera J, Torres F, et al. High-flow oxygen therapy in acute respiratory failure[J]. Respir Care, 2010, 55(4): 408-413. DOI:10.1097/cpm.0b013e3182514f29 |
| [2] | Sztrymf B, Messika J, Bertrand F, et al. Beneficial effects of humidified high flow nasal oxygen in critical care patients: a prospective pilot study[J]. Intensive Care Med, 2011, 37(11): 1780-1786. DOI:10.1007/s00134-011-2354-6 |
| [3] | 卢骁, 高玉芝, 吴春双, 等. 经鼻高流量氧疗在基于肺超声评估的高风险脱机患者中的应用[J]. 中华急诊医学杂志, 2018, 27(4): 367-372. DOI:10.3760/cma.j.issn.1671-0282.2018.04.006 |
| [4] | Huang HW, Sun XM, Shi ZH, et al. Effect of high-flow nasal cannula oxygen therapy versus conventional oxygen therapy and noninvasive ventilation on reintubation rate in adult patients after extubation: a systematic review and meta-analysis of randomized controlled trials[J]. Intensive Care Med, 2018, 33(11): 609-623. DOI:10.1177/0885066617705118 |
| [5] | Hernández G, Vaquero C, Colinas L, et al. Effect of postextubation high-flow nasal cannula vs noninvasive ventilation on reintubation and postextubation respiratory failure in high-risk patients[J]. JAMA, 2016, 316(15): 1565. DOI:10.1001/jama.2016.14194 |
| [6] | 谈定玉, 凌冰玉, 孙家艳, 等. 经鼻高流量氧疗与无创正压通气比较治疗慢性阻塞性肺疾病合并中度呼吸衰竭的观察性队列研究[J]. 中华急诊医学杂志, 2018, 27(4): 361-366. DOI:10.3760/cma.j.issn.1671-0282.2018.04.005 |
| [7] | Montoto-Marqués A, Trillo-Dono N, Ferreiro-Velasco ME, et al. Risks factors of mechanical ventilation in acute traumatic cervical spinal cord injured patients[J]. Spinal Cord, 2018, 56(3): 206-211. DOI:10.1038/s41393-017-0005-7 |
| [8] | Berney S, Bragge P, Granger C, et al. The acute respiratory management of cervical spinal cord injury in the first 6 weeks after injury: a systematic review[J]. Spinal Cord, 2011, 49(1): 17-29. DOI:10.1038/sc.2010.39 |
| [9] | Harrop JS, Sharan AD, Scheid EH, et al. Tracheostomy placement in patients with complete cervical spinal cord injuries: American Spinal Injury Association Grade A[J]. J Neurosurgery, 2004: 20-23. DOI:10.3171/spi.2004.100.1.0020 |
| [10] | Choi HJ, Paeng SH, Kim ST, et al. The effectiveness of early tracheostomy (within at least 10 days) in cervical spinal cord injury patients[J]. J Korean Neurosurg Soc, 2013, 54(3): 220. DOI:10.3340/jkns.2013.54.3.220 |
| [11] | Como JJ, Sutton ERH, McCunn M, et al. Characterizing the need for mechanical ventilation following cervical spinal cord injury with neurologic deficit[J]. J Trauma, 2008, 59(4): 912-916. DOI:10.1097/01.ta.0000187660.03742.a6 |
| [12] | Chiodo E, Scelza W, Forchheimer M. Predictors of ventilator weaning in individuals with high cervical spinal cord injury[J]. J Spinal Cord Med, 2008, 31: 72-7. DOI:10.1080/10790268.2008.11753984 |
| [13] | Füssenich W, Hirschfeld Araujo S, Kowald B, et al. Discontinuous ventilator weaning of patients with acute SCI[J]. Spinal Cord, 2018, 56(5): 461-468. DOI:10.1038/s41393-017-0055-x |
| [14] | Kornblith LZ, Kutcher ME, Callcut RA, et al. Mechanical ventilation weaning and extubation after spinal cord injury[J]. J Trauma Acute Care Surg, 2013, 75(6): 1060-1070. DOI:10.1097/ta.0b013e3182a74a5b |
| [15] | Salam A, Tilluckdharry L, Amoateng-Adjepong Y, et al. Neurologic status, cough, secretions and extubation outcomes[J]. Intensive Care Med, 2004, 30(7): 1334-1339. DOI:10.1007/s00134-004-2231-7 |
| [16] | Saugel B, Rakette P, Hapfelmeier A, et al. Prediction of extubation failure in medical intensive care unit patients[J]. J Crit Care, 2012, 27(6): 571-577. DOI:10.1016/j.jcrc.2012.01.010 |
| [17] | Brown CVR, Daigle JB, Foulkrod KH, et al. Risk factors associated with early reintubation in trauma patients: a prospective observational study[J]. Trauma, 2011, 71(1): 37-42. DOI:10.1097/ta.0b013e31821e0c6e |
| [18] | Coplin W, Pierson D, Cooley K, et al. Implications of extubation delay in brain-injured patients meeting standard weaning criteria[J]. Am J Respir Crit Care Med, 2000, 161(5): 1530-1536. DOI:10.1164/ajrccm.161.5.9905102 |
| [19] | Maggiore SM, Idone FA, Vaschetto R, et al. Nasal high-flow versus Venturi mask oxygen therapy after extubation. Effects on oxygenation, comfort, and clinical outcome[J]. Am J Respir Crit Care Med, 2014, 190(3): 282-288. DOI:10.1164/rccm.201402-0364oc |
| [20] | Parke R, McGuinness S, Dixon R, et al. Open-label, phase Ⅱ study of routine high-flow nasal oxygen therapy in cardiac surgical patients[J]. Br J Anaesth, 2013, 111(6): 925-931. DOI:10.1093/bja/aet262 |
| [21] | Corley A, Bull T, Spooner AJ, et al. Direct extubation onto high-flow nasal cannulae post-cardiac surgery versus standard treatment in patients with a BMI ≥30: a randomised controlled trial[J]. Intensive Care Med, 2015, 41(5): 887-894. DOI:10.1007/s00134-015-3765-6 |
 2019, Vol. 28
2019, Vol. 28




