2 北京急救中心, 北京 100031
骨盆作为连接躯干和下肢的重要骨骼结构,具有体积大、结构复杂、稳定性强等特点,只有巨大的能量才能破坏其完整性[1]。因此,在发生骨盆骨折的同时常常伴有严重的出血和其他组织器官及四肢的损伤,这使得骨盆骨折患者的救治非常具有挑战性[2]。骨盆骨折大多数是由高能量的创伤事件引起的,如机动车事故、高空坠落、殴打等[3],但老年人的骨盆骨折也可发生在骨质疏松和较低能量的外伤,如跌倒等[1]。骨盆骨折约占全部骨骼损伤的3%~8%[4-5]。其中,遭受严重钝性创伤的患者中,骨盆骨折的发生率为9.3%,而高能量外伤患者骨盆骨折的发生率为13%~18%[6]。骨盆骨折的病死率高达30%,在血液动力学不稳定的患者中,这一数字可能会更高[7-9]。出血是导致盆腔骨折患者死亡的最主要原因,并且在80%的病例中是静脉出血[10-11]。尽管在诊断和治疗盆腔出血方面已经取得了很多进展,但是骨盆骨折的病死率仍然居高不下。因此,现场早期快速准确的诊断和处理对于骨盆骨折患者来说是至关重要的[12]。
1 解剖与分类骨盆由五块骨头组成,即髂骨、坐骨、耻骨、骶骨,和尾骨。这些骨头通过骶腰、骶髂、耻骨联合等几个强有力的韧带相互连接,并且可以抵抗横向和纵向的旋转力来维持骨盆的稳定性。来自髂动脉丰富的血液供应了骨盆的软组织,薄壁静脉丛与骶骨和耻骨紧密相连,当该区域的骨骼和韧带受伤时,这些结构都有受伤的风险[13-14]。随着组织弹性和血管顺应性的丧失,这种损伤会引发持续的出血,导致血流动力学的不稳定[12]。骨盆中也包含了泌尿、生殖系统器官,骨盆的损伤也可能导致邻近器官的损伤。与骨盆骨折相关的神经病变可能影响单个神经\多个神经根或整个神经丛,具有不同的临床表现和症状。受影响区域往往会造成永久性的后遗症如疼痛、尿失禁、勃起功能障碍、大便失禁和肛门括约肌功能障碍等,都是骨盆骨折常见神经损伤的症状和体征[1]。
骨盆骨折的分类主要用于初步评估骨折的稳定型,分为稳定型骨盆骨折和不稳定型骨盆骨折[15]。其中稳定性骨折以骨盆环的单发骨折、单纯髋臼骨折、耻骨支跨性骨折,以及骨裂和撕脱骨折为主要特征[15]。而不稳定型骨折则涉及骨盆环多个部位的破坏,如累及后骨盆、骶骨和骶髂复合体[16]。
2 评估与诊断在对怀疑骨盆骨折患者进行最初的临床评估时,疼痛是最主要的临床表现。在对神经系统正常的骨盆损伤患者进行初步检查时,如未触及疼痛是不太可能的。因此早期对耻骨联合、髂嵴和骶髂区域的触诊为最简单有效且实用的诊断方法[14]。此外,直腿抬高实验(straight leg raise,SLR)也被认为是一种简单、客观的临床评估方法用于疑似骨盆骨折患者的诊断。主要检查患者在初次查体时是否有积极的、无疼痛的直腿抬高的能力,以排除严重的骨盆创伤,这将有助于对患者早期的临床决策,并避免不必要的检查[17]。在严重骨盆骨折患者中可能伴随其他检查结果,如血肿、擦伤和撕裂伤。在体格检查时可以看到下肢长度的差异,并且伴随旋转或垂直不稳定性的改变。髂翼的双手挤压和牵引可以辨别垂直或旋转不稳定性,但也可导致稳定的血肿重新出血,因此应该小心进行[18-19]。在诊断骨盆骨折时,临床检查已被证明与X线一样敏感,然而临床医生检查技术的差异,限制了它在筛查骨盆创伤方面的作用。因此,对院前急救医生和专科医生检查技术的规范化培训尤为重要[20]。
院前急救临床检查方法主要有骨盆挤压试验和骨盆分离试验。
骨盆挤压试验:患者仰卧位,检查者两手分别放于髂骨翼两侧,两手同时向中线挤压,如有骨折则会发生疼痛,则称骨盆挤压试验阳性。
骨盆分离试验:患者仰卧位,检查者两手分别置于两侧髂前上棘部,两手同时向外推按髂骨翼,使之向两侧分开。如有骨盆骨折或骶髂关节病变,则局部发生疼痛反应,称为骨盆分离试验阳性。检查时双手用力应轻柔,逐渐增加压力,避免重复多次检查。具体评估与处置流程见图 1。
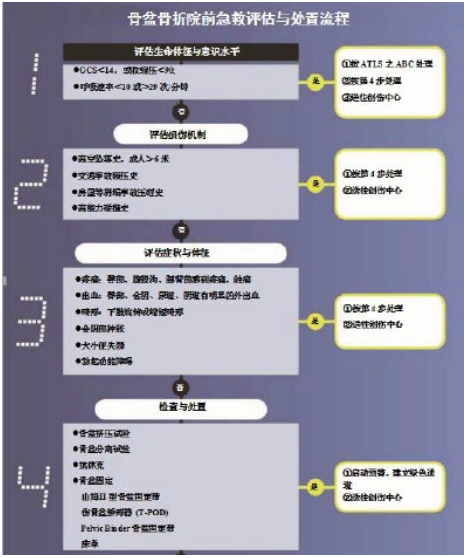
|
| 图 1 评估与处置流程图 |
|
|
对于所有骨盆骨折患者,重点是要基于临床条件和相关损伤情况,遵循高级创伤生命支持原则(advanced trauma and life support, ATLS)对伤者进行初步评估和治疗[21]。对于血流动力学不稳定的患者重点是识别和控制出血。由于这些患者的出血常常来自多个部位,可能包括胸腔、腹腔或腹膜后间隙的内、外出血,并且可能伴有多发的长骨骨折,因此患者一般情况重,很有可能导致患者早期死亡。有将近1/3的骨盆损伤患者的出血来自于骨盆以外的组织[22]。当确定出血来源于骨盆时,需尽快确定出血部位。然后通过稳定和固定骨折部位或进行骨盆填塞来控制撕裂血管或软组织的出血[12]。其中骨盆骨折的早期复位和稳定是治疗大出血的关键原则[23-24],也是骨盆骨折院前急救和院内早期治疗最为有效的措施。因此,骨盆骨折院前现场急救要在积极抗休克的同时,尽快实施有效的骨盆固定。
3.1 抗休克对于血流动力学不稳定的骨盆骨折,现场需尽快建立两条以上静脉通道,必要时插中心静脉导管,立即补充血容量,按先晶体液、后胶体液的原则限制性复苏,必要时需尽快送医院行血管栓塞术或手术控制出血[25]。尽早给予氨甲环酸静脉注射,先以1 g负荷剂量(10 min缓慢注射)。氨甲环酸能够安全有效地降低创伤出血患者的病死率,并且没有增加其他不良反应的风险。氨甲环酸应尽早使用,并不迟于创伤后3 h内使用。据研究显示,晚于3 h用药,有效性会受到影响[26]。尽早纠正凝血功能障碍,并给予保暖措施。这些措施有效降低了患者出现低体温、凝血病和酸中毒的风险,这与损伤控制性复苏的概念是一致的[9]。
3.2 骨盆固定骨盆固定带是临床上最常用的非侵入性方法用于骨盆骨折患者的固定[27]。国际上比较常用的骨盆固定带包括:山姆Ⅱ型骨盆固定带(SAM Medical Products TM, Oregon, USA)、创伤骨盆矫形器(T-POD) (Cybertech Medical TM, California, USA)、骨盆固定带(Pelvic Binder Inc., Dallas, TX, USA)以及可临时使用床单制作的简易固定装置[28]。
(1) 山姆Ⅱ型骨盆固定带:山姆Ⅱ型骨盆固定带分为大(36"-60")、中(32"-50")、小(27"-47")三种规格分别适合不同体格的人群。带有限制压缩能力的自动止动扣,在双手向相反的方向拉紧时,如力量达到33磅则自动卡死,操作简单快捷,且因固定带体积较小,便于临床诊断也为剖腹手术留出更多的空间。但也正因其体积较小也可能会出现固定不稳的情况,见图 2。使用该设备时,要慢慢的增加张力,给骨盆足够的力量固定。

|
| 图 2 山姆Ⅱ型骨盆固定带 |
|
|
(2) 创伤骨盆矫形器(T-POD):创伤骨盆矫形器只有一种尺寸(20 cm×14 cm×8 cm),其主要作用原理为带拉片的尼龙绳搭配机械轮轴系统同时对全部卡扣的位置进行压缩(图 3)。在对患者进行固定时仅需要拉动拉片整个装置就可以起到固定的作用,在固定完成时必须保证整个装置与患者之间可以插入两横指为最佳。

|
| 图 3 创伤骨盆矫形器 |
|
|
(3) 骨盆固定带(pelvic binder):pelvic binder骨盆固定带其尺寸及工作原理与创伤骨盆矫形器(T-POD)相似(图 4),整个装置首先利用魔术贴进行固定,随后利用手柄对两排卡扣进行锁紧,固定完成后也以可以插入两横指为最佳。其与T-POD都因操作简便及较大的体积均为患者提供较为全面的固定,但也正因其体积较大,在救治过程中可能妨碍对患者病情的判断,如患者伴有腹部损伤急需手术时需对装置进行拆除,可能会对骨盆损伤造成影响。

|
| 图 4 骨盆固定带 |
|
|
(4) 床单:床单固定法在临床工作中因其花费较低且固定装置极易获得,常常被大多数临床工作者所应用,具体步骤见图 5。固定方法:首先在搬运患者之前,先把床单或骨盆固定带放在脊柱板的下半部分;用铲式担架将患者移至脊柱板上,并将床单或骨盆固定带从患者身下滑动到位;使用床单固定时,床单对折打结,打结时力度要轻,慢慢地增加压力,直至有足够的强度支撑骨盆;使用骨盆固定带时,也应慢慢地增加张力,避免用力过猛。在固定骨盆的同时,应行双膝关节的固定。

|
| 图 5 床单固定 |
|
|
骨盆固定带在临床使用过程中有它独特的优势,包括它们的简单易用,可以在几乎不挪动患者的情况下快速进行固定[29-30]。当骨盆固定带用于院前骨盆损伤患者的救治时,除了快速固定还可以帮助控制出血,减少总失血量,降低创伤引起的凝血病的风险[31]。早期骨盆固定带的使用也有助于院外患者的转运,帮助患者争取更多的时间前往医院进行进一步的治疗。因此,在欧洲的院前急救和急诊科中对疑似骨盆骨折的患者使用骨盆固定带已成为惯例[9]。
| [1] | Henry S, Yelon JA. Pelvic fracture[J]. Springer New York, 2017. DOI:10.1007/978-3-319-48687-1_29 |
| [2] | Giannecchini S, Caturano V, Rende C, et al.Pelvic trauma: Vascular/visceral[M]. 2018.DOI: 10.1007/978-3-319-62054-1_21. |
| [3] | Breuil V, Roux C, Carle G. Pelvic fractures: epidemiology, consequences, and medical management[J]. Curr Opin Rheumatol, 2016, 28(4): 442-447. DOI:10.1097/BOR.0000000000000293 |
| [4] | Gansslen A, Pohlemann T, Paul C, et al. Epidemiology of pelvic ring injuries[J]. Injury, 1996, 27 Suppl 1(suppl 1): S. DOI:10.1016/S0020-1383(96)90106-0 |
| [5] | Giannoudis V, Grotz R, Tzioupis C, et al. Prevalence of pelvic fractures, associated injuries, and mortality: the United Kingdom perspective[J]. J Trauma Acute Care Surg, 2007, 63(4): 875-883. DOI:10.1097/01.ta.0000242259.67486.15 |
| [6] | Lorich DG, Gardner MJ, Helfet DL Trauma to the pelvis and extremities// Surgery[M]. Springer, New York, 2008, 505-520. |
| [7] | Schwartz A, Medina M, Cotton A, et al. Are we delivering two standards of care for pelvic trauma? Availability of angioembolization after hours and on weekends increases time to therapeutic intervention[J]. J Trauma Acute Care Surg, 2014, 76(1): 134-139. DOI:10.1097/TA.0b013e3182ab0cfc |
| [8] | Demetriades D, Karaiskakis M, Toutouzas K, et al. Pelvic fractures: epidemiology and predictors of associated abdominal injuries and outcomes[J]. J Am Coll Surg, 2002, 195(1): 1-10. DOI:10.1016/S1072-7515(02)01197-3 |
| [9] | Chesser J, Cross M, Ward J. The use of pelvic binders in the emergent management of potential pelvic trauma[J]. Injury, 2012, 43(6): 667-669. DOI:10.1016/j.injury.2012.04.003 |
| [10] | Cheng M, Cheung T, Lee Y, et al. Improvement in institutional protocols leads to decreased mortality in patients with haemodynamically unstable pelvic fractures[J]. Emerg Med J, 2015, 32(3): 214-220. DOI:10.1136/emermed-2012-202009 |
| [11] | Bonner T J, Eardley G, Newell N, et al. Accurate placement of a pelvic binder improves reduction of unstable fractures of the pelvic ring[J]. J Bone Joint Surg Br, 2011, 93(11): 1524-1528. DOI:10.1302/0301-620X.93B11.27023 |
| [12] | Costantini W, Coimbra R, Holcomb B, et al. Current management of hemorrhage from severe pelvic fractures: Results of an American association for the surgery of trauma multi -institutional trial[J]. J Trauma Acute Care Surg, 2016, 80(2): 1. DOI:10.1097/TA.0000000000001034 |
| [13] | Schmidek H, Smith A, Kristiansen K. Sacral fractures[J]. Neurosurgery, 1984, 15(5): 735-746. DOI:10.1227/00006123-198411000-00021 |
| [14] | Mccormack R, Strauss J, Alwattar J, et al. Diagnosis and management of pelvic fractures[J]. Bull NYU Hosp Jt Dis, 2010, 68(4): 281. |
| [15] | Halvorson J, Lamothe J, Martin R, et al. Combined acetabulum and pelvic ring injuries[J]. J Am Acad Orthop Surg, 2014, 22(5): 304-314. DOI:10.5435/JAAOS-22-05-304 |
| [16] | Ohmori T, Kitamura T, Nishida T, et al. The impact of external fixation on mortality in patients with an unstable pelvic ring fracture: a propensity-matched cohort study[J]. Bone Joint J, 2018. DOI:10.1302/0301-620X.100B2.BJJ-2017-0852.R1 |
| [17] | Bolt C, O'keeffe F, Finnegan P, et al. Straight leg elevation to rule out pelvic injury[J]. Injury, 2018, 49(2): 279. DOI:10.1016/j.injury.2017.10.009.Epub2017Oct9 |
| [18] | Clemente C. The pelvis and perineum[J]. Anatomy A Regional Atlas of the Human Body, 2007. |
| [19] | Dooleyhash S. Tintinalli's Emergency Medicine: A Comprehensive Study Guide[J]. JAMA, 2011, 306(306): 100. DOI:10.1001/jama.2011.930 |
| [20] | Sauerland S, Bouillon B, Rixen D, et al. The reliability of clinical examination in detecting pelvic fractures in blunt trauma patients: a meta-analysis[J]. Arch Orthop Trauma Surg, 2004, 124(2): 123-128. DOI:10.1007/s00402-003-0631-8 |
| [21] | Subcommittee A, Group W. Advanced trauma life support (ATLS®): the ninth edition[J]. J Trauma Acute Care Surg, 2013, 74(5): 1363-1366. DOI:10.1097/TA.0b013e31828b82f5 |
| [22] | White E, Hsu R, Holcomb B. Hemodynamically unstable pelvic fracture[J]. Injury, 2009, 40(10): 1023-1030. DOI:10.1016/j.injury.2008.11.023 |
| [23] | Krieg C, Mohr M, Ellis J, et al. Emergent stabilization of pelvic ring injuries by controlled circumferential compression: a clinical trial[J]. Trauma, 2005, 59(3): 659-664. DOI:10.1097/01.ta.0000186544.06101.11 |
| [24] | Croce A, Magnotti J, Savage A, et al. Emergent pelvic fixation in patients with exsanguinating pelvic fractures[J]. J Am Coll Surg, 2007, 204(5): 935-939. DOI:10.1016/j.jamcollsurg.2007.01.059 |
| [25] | Costantini W, Coimbra R, Holcomb B, et al. Pelvic fracture pattern predicts the need for hemorrhage control intervention -- results of a AAST multi-institutional study[J]. J Trauma Acute Care Surg, 2017: 82. DOI:10.1097/TA.0000000000001465 |
| [26] | Ker K, Roberts I, Shakur H, et al. Antifibrinolytic drugs for acute traumatic injury[M]. John Wiley & Sons, Ltd, 2015. |
| [27] | Jr M, Falicov A, Woodhouse E, et al. Circumferential pelvic antishock sheeting: a temporary resuscitation aid[J]. J Orthop Trauma, 2006, 20(1 Suppl): S3. DOI:10.1097/00005131-200201000-00010 |
| [28] | Tan E, Stigt V, Vugut V. Effect of a new pelvic stabilizer (T-POD ®; ) on reduction of pelvic volume and haemodynamic stability in unstable pelvic fractures[J]. Injury, 2010, 41(12): 1239-1243. DOI:10.1016/j.injury.2010.03.013 |
| [29] | Pizanis A, Pohlemann T, Burkhardt M, et al. Emergency stabilization of the pelvic ring: Clinical comparison between three different techniques[J]. Injury, 2013, 44(12): 1760-1764. DOI:10.1016/j.injury.2013.07.009 |
| [30] | Deangelis A, Wixted J, Drew J, et al. Use of the trauma pelvic orthotic device (T-POD) for provisional stabilisation of anterior–posterior compression type pelvic fractures: A cadaveric study[J]. Injury, 2008, 39(8): 903-906. DOI:10.1016/j.injury.2007.12.008 |
| [31] | Lee C, Porter K. The prehospital management of pelvic fractures[J]. Emerg Med J, 2013, 30(12): 1070-1072. DOI:10.1136/emj.2006.041384 |
 2019, Vol. 28
2019, Vol. 28




