嗜铬细胞瘤是分泌儿茶酚胺的神经内分泌肿瘤,大量儿茶酚胺释放可引起血流动力学不稳定,引发嗜铬细胞瘤危象,诱发脏器功能衰竭,甚至危及生命[1]。手术是目前治愈嗜铬细胞瘤的唯一手段,但存在术中刺激肿瘤大量释放儿茶酚胺诱发嗜铬细胞瘤危象的风险。由于术前药物准备及术中麻醉和手术操作的进步,嗜铬细胞瘤瘤手术相关病死率已从20世纪初的20%~45%降至21世纪初的0-2.9%[2, 3]。术后嗜铬细胞瘤危象更为罕见。现将我院成功救治二例嗜铬细胞瘤术后危象患者的经过报道如下。
1 资料与方法患者1,女,22岁,因“发现肾上腺占位10 d”入住我院泌尿外科,无头痛、心悸、大汗,无高血压、低血钾,无满月脸、水牛背、皮肤紫纹,无月经紊乱等不适。完善皮质醇节律及醛固酮肾素比值后未见明显异常,尿香草扁桃酸(vanillylmandelic acid, VMA):26.20(0.1-68.6)μmol/24 h。肾上腺增强MRI:右侧肾上腺区域见类圆形等T1长T2异常信号影,大小约29 mm×37 mm,嗜铬细胞瘤可能性大(图 1A)。增强CT:右侧肾上腺见肿块影,大小约38 mm×29 mm,嗜铬细胞瘤可能(图 1B)。全麻下行腹腔镜下右肾上腺肿瘤切除术,手术过程顺利,术中血压心率平稳。手术病理:(右肾上腺)嗜铬细胞瘤。术后患者无明显不适,血压平稳,出院后未予特殊治疗。术后20天患者出现头痛,伴头晕、恶心呕吐,四肢抽搐2次,抽搐时伴双眼上视,至我院急诊就诊。查体:体温37.7℃,脉搏140次/min,血压205/148 mmHg,心律齐,双下肢无水种。辅助检查:血甲氧基去甲肾上腺素:111.3(< 112) pg/mL,血甲氧基肾上腺素:54.8 (< 61)pg/mL,尿VMA:56.20(0.1-68.6)μmol/24 h。心电图:窦性心动过速,下壁异常Q波伴ST段抬高改变,前侧壁、高侧壁ST段压低。头颅MRI:两侧枕顶叶及部分额叶皮质、左侧尾状核头肿胀伴信号异常,考虑可复性后部性脑白质病综合征可能。间碘苄胍(metaiodobenzylguanidine, MIBG)显像:肾上腺髓质显像未见明显异常。入院后予乌拉地尔、硝酸甘油静脉维持控制血压,血压稳定后逐渐减量,加用多沙唑嗪、厄贝沙坦。1周后患者症状缓解,血压平稳,复查头颅MRI未见明显异常。出院后继续口服多沙唑嗪、厄贝沙坦治疗。半年后逐渐停药,血压监测平稳。

|
|
图 1 肾上腺增强MRI:右侧肾上腺区域见类圆形等T1长T2异常信号影,大小约29 mm×37 mm,内部信号欠均匀,边缘光整,下腔静脉受压前移,增强后病灶明显持续性强化,嗜铬细胞瘤可能性大(箭头)。 B:肾上腺增强CT:右侧肾上腺见肿块影,大小约38 mm×29mm,内部密度不均,增强扫描呈明显不均匀强化,边界尚清,下腔静脉受压前移,嗜铬细胞瘤可能(箭头) |
|
|
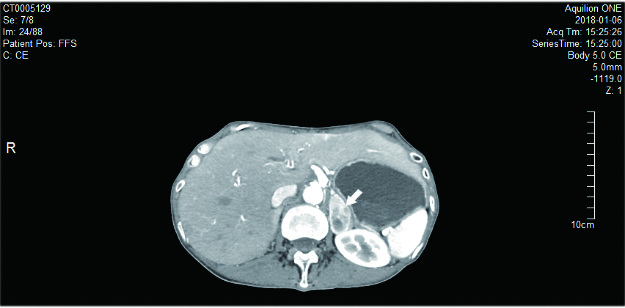
患者2,女,73岁,因“发现血糖升高13年,反复心悸出汗1年”入住我科。入院后监测血糖波动于3.2~22.6 mmol/L,血压波动于77~223/38~90 mmHg。尿VMA 88.20μmol/24h(0.1-68.6)。腹部CT:左侧肾上腺见一不规则肿块,大小35.3 mm×19.9 mm×29.4 mm,考虑嗜铬细胞瘤(图 3)。术前予特拉唑嗪口服4周,血压控制基本平稳。术前24 h血压波动在99~134/55~66 mmHg。手术当日停用特拉唑嗪,全麻下行腹腔镜左肾上腺肿瘤切除术。术中治疗监测血压波动于110~166/42~69,手术过程顺利,持续约50 min,术中出血约10mL。术后转入重症监护室。术后7 h出现血压下降,予扩容及血管活性药物维持血压仍偏低,术后10 h复查血常规血红蛋白45 g/L,较前明显下降,超声提示腹腔内大量积血。考虑腹腔大量出血,行腹膜后探查+血肿清除止血术,术后血红蛋白稳定,血压稳定。手术病理:(左肾上腺)嗜铬细胞瘤。出院时血压126/70 mmHg左右,未使用降压药物。予甘精胰岛素、阿卡波糖及西格列汀控制血糖,血糖控制在8~10 mmol/L左右。
|
| 图 2 腹部CT:左侧肾上腺见一不规则肿块,大小35.3 mm×19.9 mm×29.4 mm(前后×左右×上下),边界清,平扫密度不均,增强扫描明显不均匀强化,中心见不规则囊变坏死区,提示左侧肾上腺占位,考虑嗜铬细胞瘤(箭头) |
|
|
|
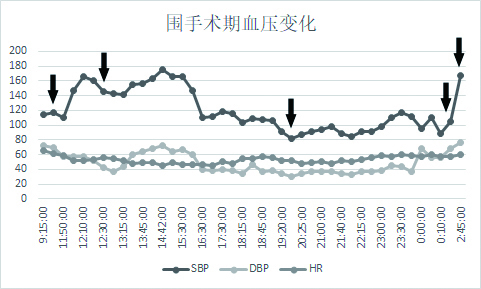
| 图 3 围手术期血压变化。箭头1.嗜铬细胞瘤手术开始;箭头2.嗜铬细胞瘤手术结束;箭头3.血管活性药物及扩容开始;箭头4.血肿清除止血术开始;箭头5.血肿清除止血术结束 |
|
|
嗜铬细胞瘤发病率低,占高血压患者的0.1%~0.6%[4]。嗜铬细胞瘤可分泌儿茶酚胺包括肾上腺素、去甲肾上腺及多巴胺,引起血流动力改变,临床可表现为典型的头痛、心悸、大汗三联征。但大部分患者儿茶酚胺的释放是间断而非持续的,发作频率不一,发作间期可无临床表现。正确的识别诊断嗜铬细胞瘤,充分的术前准备和术中监护,可以减少嗜铬细胞瘤围手术期病死率,改善预后,但至今仍缺乏高质量的研究对围手术期的不同治疗进行评估,临床诊治策略的制定仍存在争议[5]。
根据指南,不论患者是否合并高血压,均应在术前7~14 d起始α-受体阻滞剂治疗[6]。但具体治疗疗程及如何调整治疗方案仍未达成共识。部分推荐来自于非对照研究及临床经验,包括:(1)术前24 h血压不超过160/90 mmHg;(2)无体位性低血压,血压不低于80/45 mmHg;(3)术前1周心电图无ST-T改变;(4)每分钟室性早搏不超过5次[7]。其他推荐包括术前坐位血压不超过130/80 mmHg,立位收缩压不低于90 mmHg,坐位心率控制在60~70次/min[8]。但即使有充分的术前准备,术中血流动力学不稳定仍然存在[5]。一项回顾性研究纳入了73名手术治疗的嗜铬细胞瘤患者,发现高水平的去甲肾上腺素、较大的肿瘤体积(> 4 cm),α-受体阻滞剂治疗前后较高的血压(MAP > 100 mmHg),α-受体阻滞剂治疗后明显的体位性血压下降(> 10 mmHg)与术中血流动力学不稳定相关[9]。术后24-48 h内建议密切监护,常见的并发症包括高血压、低血压和低血糖[6]。
病例1在术前未能明确诊断嗜铬细胞瘤,未常规进行2周以上的α-受体阻滞剂治疗,但患者术中及术后24 h血流动力学平稳,术后20 d因高血压危象再次入院。虽复查尿VMA正常范围,MIBG未见明显异常,但患者入院典型的临床表现,α-受体阻滞剂治疗有效,仍首先考虑嗜铬细胞瘤危象。文献报道由于术前准备不充分导致术后高血压危象多出现于术后24 h内[10],该病例在术后20天出现高血压危象较为罕见,需考虑术后残留可能。指南推荐术后2~4周复查生化学指标评估手术效果,但生化学指标正常并不能排除术后残留[6, 11-12]。
病例2手术过程顺利。术后7 h出现血压明显下降。予扩容及血管活性药物维持血压仍偏低。通过充分术前准备,嗜铬细胞瘤术后并发症低血压更为常见,往往需要充分扩容,部分需要血管活性药物。该患者术后血压下降,通过密切监护和全面鉴别诊断及时识别了术后腹腔大量出血并积极手术后止血成功。患者术后腹腔出血原因考虑与患者围手术期血压波动有关。文献报道术中血流动力学不稳定(SBP ≥ 160 mmHg和MAP < 60 mmHg)与术后全因病死率有关[13],肿瘤位置、大小及术前准备时间与术中出血量密切相关[14]。
嗜铬细胞瘤危象发生率约为10%, 临床表现可为严重高血压或高、低血压反复交替发作; 出现心、脑、肾等多器官系统功能障碍[15]。术前准备不充分,术中挤压、触碰肿瘤、麻醉以及他手术应激均可诱发, 可以发生在术前、术中及术后[15]。早期准确识别诊断嗜铬细胞瘤,合理充分的术前准备,术中密切监护及时处理,术后观察及随访对减少危象发生,改善患者预后有积极的作用。但目前仍缺乏高质量的证据指导临床工作的开展,进行大规模多中心的随机对照研究,对临床病例进行认真整理总结,将对未来确立更为合理的术前准备方式、围手术期综合管理提供帮助。
| [1] | Brouwers FM, Lenders JW, Eisenhofer G, et al. Pheochromocytoma as an endocrine emergency[J]. Rev Endocr Metab Disord, 2003, 4(2): 121-128. DOI:10.1023/A:1022981801344 |
| [2] | Kinney MA, Narr BJ, Warner MA. Perioperative management of pheochromocytoma[J]. J Cardiothorac Vasc Anesth, 2002, 16(3): 359-369. DOI:10.1053/jcan.2002.124150 |
| [3] | Lentschener C, Gaujoux S, Tesniere A, et al. Point of controversy:perioperative care of patients undergoing pheochromocytoma removal-time for a reappraisal[J]. Eur J Endocrinol, 2011, 165(3): 365-373. DOI:10.1530/EJE-11-0162 |
| [4] | Lenders JW, Eisenhofer G, Mannelli M, et al. Phaeochromocytoma[J]. Lancet, 2005, 366(9486): 665-675. DOI:10.1016/S0140-6736(05)67139-5 |
| [5] | Challis BG, Casey RT, Simpson HL, et al. Is there an optimal preoperative management strategy for phaeochromocytoma/paraganglioma[J]. Clin Endocrinol (Oxf), 2017, 86(2): 163-167. DOI:10.1111/cen.13252 |
| [6] | Lenders J W M, Duh Q Y, Eisenhofer G, et al. Pheochromocytoma and Paraganglioma:An Endocrine SocietyClinical Practice Guideline[J]. The Journal of Clinical Endocrinology & Metabolism, 2014, 99(6): 1915-1942. DOI:10.1210/jc.2014-1498 |
| [7] | Roizen M F, Horrigan R W, Koike M, et al. A prospective randomized trial of four anesthetic techniques for resection of pheochromocytoma[J]. Anesthesiology, 1982, 57: A43. DOI:10.1097/00000542-198209001-00043 |
| [8] | Pacak K. Preoperative management of the pheochromocytoma patient[J]. J Clin Endocrinol Metab, 2007, 92(11): 4069-4079. DOI:10.1210/jc.2007-1720 |
| [9] | Bruynzeel H, Feelders RA, Groenland TH, et al. Risk Factors for Hemodynamic Instability during Surgery for Pheochromocytoma[J]. J Clin Endocrinol Metab, 2010, 95(2): 678-685. DOI:10.1210/jc.2009-1051 |
| [10] | Johnston PC, Silversides JA, Wallace H, et al. Phaeochromocytoma crisis:two cases of undiagnosedphaeochromocytoma presenting after elective nonrelated surgical procedures[J]. Case Rep Anesthesiol, 2013, 2013: 514714. DOI:10.1155/2013/514714 |
| [11] | Pacak K, Eisenhofer G, Ahlman H, et al. Pheochromocytoma:recommendations for clinical practice from the First International Symposium. October 2005[J]. Nat Clin Pract Endocrinol Metab, 2007, 3(2): 92-102. DOI:10.1038/ncpendmet0396 |
| [12] | 中华医学会内分泌学分会肾上腺学组. 嗜铬细胞瘤和副神经节瘤诊断治疗的专家共识[J]. 中华内分泌代谢杂志, 2016, 32(3): 181-187. |
| [13] | Brunaud L, Nguyen-Thi PL, Mirallie E, et al. Predictive factors for postoperative morbidity after laparoscopic adrenalectomy for pheochromocytoma:a multicenter retrospective analysis in 225 patients[J]. Surg Endosc, 2016, 30(3): 1051-1059. DOI:10.1007/s00464-015-4294-7 |
| [14] | Liu H, Li B, Yu X, et al. Preoperative risk factors for massive blood loss in adrenalectomy for pheochromocytoma[J]. Oncotarget, 2017, 8(45): 79964-79970. DOI:10.18632/oncotarget.20396 |
| [15] | Scholten A, Cisco RM, Vriens MR, et al. Pheochromocytoma crisis is not a surgical emergency[J]. J Clin Endocrinol Metab, 2013, 98(2): 581-591. DOI:10.1210/jc.2012-3020 |
 2018, Vol. 27
2018, Vol. 27




