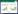急性缺血性脑卒中(acute ischemic stroke, AIS)是因脑部血流中断导致局部脑组织缺血、缺氧而引起的脑组织坏死或软化,常见临床症状包括偏瘫、感觉障碍、失语及视觉缺损等[1]。该病具有高发病率、高死亡率和高致残率的特点,不仅严重影响患者的生命质量,也给家庭和社会带来沉重的经济与照护负担[2]。流行病学调查显示,急性缺血性卒中作为全球致残致死的主要原因之一,其全球发病率占所有卒中事件的62.4%(763万例)[3],其风险因素、管理和结局因年龄、性别、地理和社会经济地位而异。中国是全球脑卒中发病率最高的地区之一,每年新增脑卒中病例约394万,占全球新增病例的三分之一,已成为中国成人死亡和致残的首要原因[4]。
急性缺血性脑卒中预后高度依赖快速评估与及时治疗。多模态CT是针对急性缺血性脑卒中患者,在一次CT检查中连续完成多个扫描序列的一套标准化、组合式的成像方案,其作为现代卒中诊断的核心工具,能够在急诊条件下迅速评估脑组织损伤程度、血流灌注状态及血管病变情况,为静脉溶栓和血管内治疗提供关键决策依据[5]。然而,临床实践中普遍存在的影像学检查延迟问题,严重限制了其应有的救治效果。尽管我国多数地区医疗资源较为丰富,平均“入院至影像学检查”时间(door-to-imaging time, DTI)仍普遍超出国际指南推荐标准[6]。值得注意的是,多模态CT作为一种一站式成像方案,其流程相对复杂,可能进一步增加时间延误的风险。根据中国脑血管病临床管理指南,对于拟接受溶栓或血管内治疗的急性缺血性卒中患者,应在到院后25 min内启动头颅CT或MRI扫描,并在45 min内完成影像的后处理与解读[7]。目前关于多模态CT检查延迟的研究仍存在以下局限:一方面,缺乏对多模态CT检查延误影响因素的系统性评估;另一方面,多模态CT检查延迟是否与临床预后存相关性尚存争议,需更多高质量研究进一步阐明。
基于上述背景,本研究拟初步系统探究急性缺血性脑卒中患者多模态CT检查延迟的影响因素并构建风险预测模型,进一步分析检查延迟与患者临床预后的相关性。研究成果将为优化卒中绿色通道流程、制定精准干预措施提供科学依据,对提升区域性卒中救治水平具有重要的临床与实践价值。
1 资料与方法 1.1 研究对象本研究采用回顾性队列研究设计,连续纳入2024年6月至2025年8月期间在宁波大学附属阳明医院就诊的急性缺血性脑卒中患者。所有入组患者均符合以下标准:(1)符合2023年《中国急性缺血性脑卒中诊治指南》中急性缺血性脑卒中的诊断标准;(2)年龄≥18岁;(3)急性缺血性脑卒中患者发病至入院时间≤ 6 h;(4)完成标准多模态CT检查流程;(5)患者或患者的法定代理人同意并签署知情同意书。排除标准:(1)多模态CT检查提示为出血性脑卒中(如脑出血、蛛网膜下腔出血)或混合性卒中;(2)合并恶性肿瘤、严重胃肠疾病或肝肾功能衰竭;(3)有出血性脑血管病、动脉瘤、颅内肿瘤或动静脉畸形等病史;(4)卒中发病时间不明确;(5)发病时伴有癫痫发作;(6)娠期或哺乳期妇女;(7)临床资料关键变量缺失的个体。研究最终共纳入456例急性缺血性脑卒中患者,年龄为(65.65±10.83)岁,其中61.84%为男性。本研究通过宁波大学附属阳明医院医学伦理委员会批准,审批号为2025-03-032。
1.2 数据收集与评估方法通过标准化电子病例报告表采集数据,收集患者的年龄、性别、教育程度、婚姻状况、医保类型等人口学特征数据,以及生活方式因素,包括吸烟史、饮酒史、就诊方式、就诊时间,收集患者慢性病情况(如高血压、糖尿病、高脂血症、心房颤动等),记录是否为初次发生缺血性脑卒中及美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale, NIHSS)评分,诊断标准均参照各疾病最新指南。记录首诊医生的工作年限以及患者的卒中发病时间(指最早出现脑卒中相关症状或被人发现的时间),发病到医院门/急诊时间,发病后首次行头部CT检查时间。患者的就诊时间包括是否夜间或周末就诊,就诊方式包括采用救护车和自行就诊两种方式。夜间就诊定义为18:00至次日08:00的时段就诊。多模态CT检查延迟定义为入院至CT检查及报告解读完成时间≥45 min。
1.3 影像学评估所有纳入研究的患者均接受多模态CT检查,具体检查流程如下:(1)头颅CT平扫:用于排除颅内出血并评估早期缺血性改变;(2)CTA:用于检测颅内-外大血管是否存在闭塞;(3)CTP:通过RAPID软件自动计算缺血核心体积与半暗带体积。本研究将多模态CT检查延迟时间定义为从到院至完成全部多模态CT检查及报告解读的耗时(以分钟计)。将患者分为多模态CT检查延迟组与非延迟组。
1.4 观察指标神经功能缺损程度采用NIHSS进行评估。该量表涵盖意识水平、凝视、视野、面瘫、肢体运动等11个项目,总分范围为0至42分,评分越高表明神经功能缺损越严重[8]。患者预后评估采用改良Rankin量表(modified Rankin Scale, mRS),该量表总分范围为0至6分。其中,0分表示无症状;1~2分表示预后良好;3~5分表示预后不良;6分表示死亡[9]。
1.5 统计学分析采用R软件(版本4.2.2)进行所有统计分析。符合正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验。急性缺血性脑卒中患者多模态CT检查延迟风险的影响因素采用多因素logistic回归分析,并采用stepAIC逐步Logistic回归方法从所有候选预测变量中筛选最优模型。预测模型列线图构建采用R软件rms包,内部验证采用Bootstrap法(500次重复)。所有检验均为双侧,以P < 0.05为差异有统计学意义。
2 结果 2.1 患者一般资料本研究共纳入456例急性缺血性脑卒中患者,根据定义的时间长短分为延迟组及非延迟组:延迟组(246例)和非延迟组(210例)。两组在年龄、性别、吸烟、医保类型、首诊医生工作年限、家族史和入院NIHSS评分分布上差异均无统计学意义(均P > 0.05)。社会经济学特征方面,相比多模态CT检查未延迟组,延迟组高中及以上教育程度的比例较低,而未婚/离婚/丧偶/其他所占的比例较高(均P < 0.05)。生活方式因素方面,延迟组的饮酒史比例更高(P = 0.003)。就诊特征方面,非延迟组更多使用救护车的方式就诊,延迟组夜间发病和周末就诊比例更高,且初次发病患者比例显著高于非延迟组(均P < 0.05)。临床特征上,非延迟组的入院NIHSS评分高于延迟组,延迟组合并2种及以上慢性病的比例更高(P < 0.05)(表 1)。
| 项目 | 非延迟组(n = 246) | 延迟组(n = 210) | t/χ2值 | P值 |
| 年龄a | 5.462 | 0.065 | ||
| < 50岁 | 12 (4.88) | 15 (7.14) | ||
| 50~69岁 | 134 (54.47) | 131 (62.38) | ||
| > 70岁 | 100 (40.65) | 64 (30.48) | ||
| 性别a | 1.406 | 0.236 | ||
| 男 | 146 (59.35) | 136 (64.76) | ||
| 女 | 100 (40.65) | 74 (35.24) | ||
| 教育程度a | 6.089 | 0.048 | ||
| 小学 | 109 (44.31) | 108 (51.43) | ||
| 初中 | 59 (23.98) | 57 (27.14) | ||
| 高中及以上 | 78 (31.71) | 45 (21.43) | ||
| 婚姻情况a | 4.365 | 0.037 | ||
| 已婚 | 189 (76.83) | 143 (68.10) | ||
| 未婚/离婚/丧偶/其他 | 57 (23.17) | 67 (31.90) | ||
| 医保类型a | 0.239 | 0.971 | ||
| 新农合 | 43 (17.48) | 38 (18.10) | ||
| 城镇居民 | 78 (31.71) | 70 (33.33) | ||
| 职工医保 | 90 (36.59) | 74 (35.24) | ||
| 自费 | 35 (14.23) | 28 (13.33) | ||
| 吸烟史a | 86 (34.96) | 83 (39.52) | 1.012 | 0.314 |
| 饮酒史a | 72 (29.27) | 89 (42.38) | 8.528 | 0.003 |
| 就诊方式a | 60.924 | < 0.001 | ||
| 救护车 | 191 (77.64) | 88 (41.90) | ||
| 自行就诊 | 55 (22.36) | 122 (58.10) | ||
| 就诊时间a | 19.307 | < 0.001 | ||
| 白天 | 196 (79.67) | 128 (60.95) | ||
| 夜间 | 50 (20.33) | 82 (39.05) | ||
| 首诊医生工作年限a | 0.076 | 0.783 | ||
| < 10年 | 35 (14.23) | 28 (13.33) | ||
| ≥10年 | 211 (85.77) | 182 (86.67) | ||
| 周末就诊a | 46 (18.70) | 95 (45.24) | 37.356 | < 0.001 |
| 初次发病a | 127 (51.63) | 171 (81.43) | 44.438 | < 0.001 |
| 入院NIHSS评分b | 9.57±5.98 | 8.47±4.82 | 2.142 | 0.033 |
| 慢性病数量a | 19.410 | < 0.001 | ||
| 无 | 33 (13.41) | 14 (6.67) | ||
| 1个 | 79 (32.11) | 40 (19.05) | ||
| 2个及以上 | 134 (54.47) | 156 (74.29) | ||
| 急性缺血性卒中家族史a | 69 (28.05) | 53 (25.24) | 0.457 | 0.499 |
| 注:a为[n(%)],a为x±s | ||||
本研究采用stepAIC逐步Logistic回归方法从所有候选预测变量中筛选最优模型。多因素Logistic回归分析结果表明,自行就诊(OR=4.52,95%CI: 2.82~7.24,P < 0.001)、夜间就诊(OR=1.98,95%CI: 2.13~5.69,P < 0.001)、周末就诊(OR=2.31,95%CI: 1.42~3.75,P = 0.039)和初次发病(OR=3.48,95%CI: 2.13~5.69,P < 0.001)是急性缺血性脑卒中患者多模态CT检查延迟的独立危险因素。相比小学教育程度,高中及以上的教育程度与多模态CT检查延迟风险降低显著相关(OR=0.46,95%CI: 0.26~0.80,P =0.006)。此外,急性缺血性脑卒中患者合并2个及以上慢性病数量多模态CT检查延迟风险增加显著相关(OR=2.96,95%CI: 1.35~6.49,P =0.007)。
| 指标 | β值 | SE值 | OR | 95%CI | P值 |
| 常量 | -2.20 | 0.50 | 0.11 | 0.04~0.30 | < 0.001 |
| 未婚/离婚/丧偶/其他 | 0.51 | 0.25 | 1.66 | 1.02~2.71 | 0.069 |
| 教育程度 | |||||
| 初中 | -0.21 | 0.27 | 0.81 | 0.47~1.39 | 0.447 |
| 高中及以上 | -0.79 | 0.29 | 0.46 | 0.26~0.80 | 0.006 |
| 自行就诊 | 1.51 | 0.24 | 4.52 | 2.82~7.24 | < 0.001 |
| 夜间就诊 | 0.68 | 0.25 | 1.98 | 2.13~5.69 | < 0.001 |
| 周末就诊 | 0.84 | 0.25 | 2.31 | 1.42~3.75 | < 0.001 |
| 初次发病 | 1.25 | 0.25 | 3.48 | 2.13~5.69 | < 0.001 |
| 慢性病数量 | |||||
| 1个 | 0.27 | 0.44 | 1.31 | 0.56~3.08 | 0.540 |
| 2个及以上 | 1.08 | 0.40 | 2.96 | 1.35~6.49 | 0.007 |
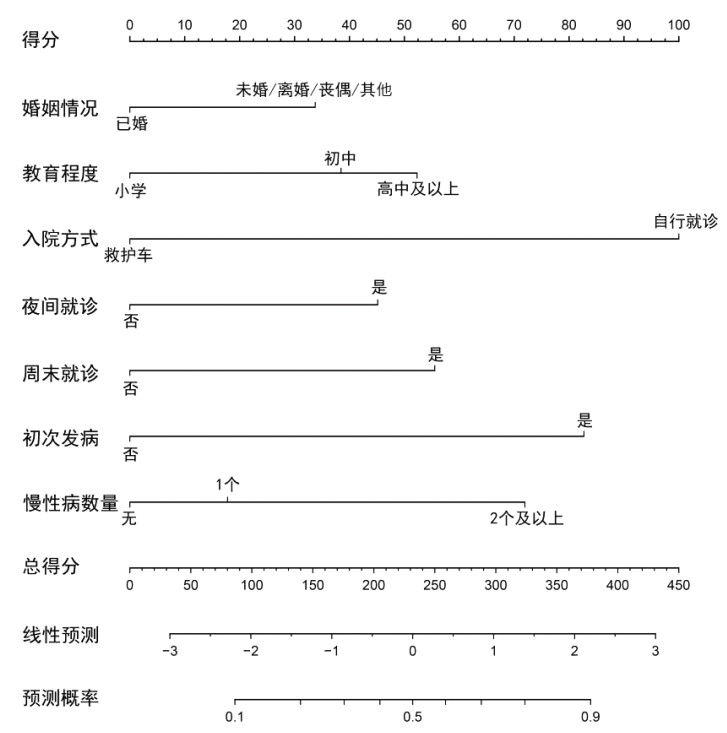
以stepAIC逐步logistic回归分析确定的危险因素为基础构建预测急性脑卒中患者多模态CT检查延迟风险的列线图模型。模型显示,未婚/离婚/丧偶/其他婚姻情况增加33分权重;教育程度高中及以上增加52分权重;自行就诊增加100分权重;夜间就诊增加45分权重;周末就诊55分权重;初次发病增加82.5分权重;患有2个及以上慢性病增加72分权重。模型总得分越高,多模态CT检查延迟风险越高(图 1)。预测模型的评估验证ROC曲线结果显示,模型预测多模态CT检查延迟风险的AUC为0.806(95%CI: 0.767~0.845)(图 2)。
|
| 图 1 急性缺血性卒中患者多模态CT检查延迟风险预测模型的列线图 Fig 1 The nomogram of multimodal CT scan delay risk prediction model for patients with acute ischemic stroke |
|
|
|
| 注:ROC为受试者工作特征曲线,AUC为曲线下面积 图 2 急性缺血性卒中患者多模态CT检查延迟风险预测模型的ROC曲线 Fig 2 ROC curve of multi-modal CT scan delay risk prediction model for patients with acute ischemic stroke |
|
|
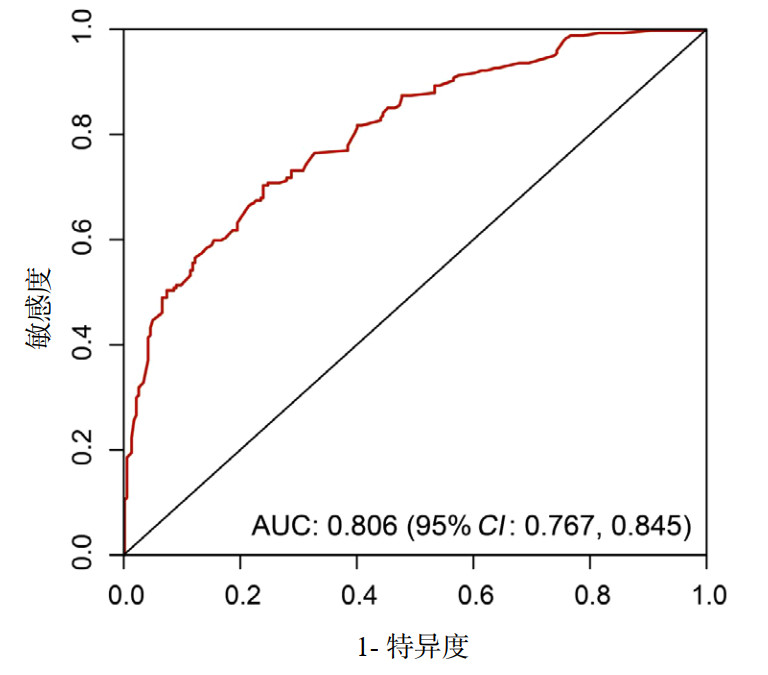
本研究对急性缺血性脑卒中患者多模态CT检查延迟与非延迟组的改良Rankin量表定义的预后情况进行了比较分析。结果显示,在延迟组中,预后良好者141例(67.14%);在非延迟组中,预后良好者179例(72.77%),高于延迟组,二者之间差异未达到具有统计学意义(P > 0.05)(图 3)。
|
| 图 3 两组急性缺血性卒中患者预后情况比较 Fig 3 Comparison of prognosis between non-delay and delay groups |
|
|
本研究系统分析了急性缺血性脑卒中患者多模态CT检查延迟的相关影响因素,结果发现,急性缺血性脑卒中患者教育程度较高、自行就诊、周末就诊、夜间就诊、初次发病以及患有2个及以上慢性病是导致多模态CT检查延迟的独立危险因素;基于上述因素构建的风险预测模型具有良好的预测效能。尽管延迟组患者的临床预后良好率在数值上低于非延迟组,但该差异未呈现统计学意义。本研究结果为优化急性缺血性脑卒中救治流程、改善时间管理策略提供了重要依据。
急性缺血性卒中治疗时间窗狭窄,快速评估与早期诊断对患者预后至关重要[10]。本研究结果显示,在调整了混杂因素的影响后,患者自行就诊的多模态CT检查延迟风险是救护车转运患者的4.52倍,这可能源于患者自行就诊往往因院前延误、症状识别不足或交通因素导致到院时间分散,无法像救护车转运那样实现院前预警和院内快速响应,从而影响后续影像学检查的及时启动。既往多项研究显示,救护车转运可通过院前预警系统缩短急性缺血性脑卒中患者的“院前就诊”和“再灌注治疗”的时间[11-12]。除就诊方式外,夜间及周末就诊可能受限于医院人力资源配置减少、多学科协作效率下降及值班制工作节奏等因素,可能导致多模态CT检查环节出现延误。此外,首次发病患者因缺乏既往卒中病史,患者自身及家属对急性脑卒中症状的识别和就医意愿可能较低,临床医生在诊断决策中也更为谨慎,这些因素均可能导致CT检查流程的延迟。上述发现凸显了建立卒中高效救治系统的重要性,理想的急性卒中救治体系需融合多个环节,急救系统与卒中中心需建立有效联动,通过整合患者、急救转运及医疗机构资源,显著缩短发病至CT检查诊断及再灌注时间[6, 13]。医院内部则应设立多学科卒中团队和绿色通道,推行标准化诊疗路径和质量改进体系,并将患者尽早收治于卒中单元,以全面提升救治效率并改善预后[14]。“时间就是大脑”已成为改善急性脑梗死患者预后的核心原则。尽早识别、迅速诊断和及时治疗,可显著减轻脑组织损伤,从而有效降低患者死亡及终身残疾的风险。
本研究首次构建了用于预测急性脑卒中患者多模态CT检查延迟风险的列线图模型,该模型具有良好的判别效能,展现出较高的临床应用潜力。该模型基于逐步Logistic回归分析筛选出的七个预测变量,教育程度、婚姻状况、转运方式、夜间就诊、周末就诊、初次发病和慢性病数量。既往有多项研究探究了上述因素与急性缺血性脑卒中患者院前延迟就诊的关系[15-16]。这些变量在急诊环境下易于快速获取,无需复杂实验室检查或额外设备支持,因而非常适用于对急性脑卒中患者多模态CT检查延迟风险的即时评估。模型中各变量的分值分配反映了其相对贡献程度,例如初次发病被赋予的高分权重,提示其作为独立预测因素的重要性,可能与患者及家属对卒中症状识别能力较低、就医决策延迟有关;自行就诊和多重慢性病也显示出较强的预测效力,前者突显院前预警及协调机制的缺失,后者则可能反映共病管理复杂性和临床评估难度的增加。此外,非已婚状态、夜间及周末就诊体现了社会支持不足和医疗机构在不同时段资源配置差异对诊疗流程的影响。该模型有助于急诊医护人员早期识别延迟高危患者,从而优先启动绿色通道、优化资源调配或加强临床交接,以缩短多模态CT检查前的等待时间。未来研究可进一步在多中心、大样本人群中对该模型进行外部验证,并探索将其整合至急诊电子信息系统中的可行性,如开发实时风险计算工具或嵌入临床决策支持模块,从而推动急性卒中诊疗流程的精准化管理。
关于多模态CT检查延迟与神经功能预后的关系,本研究结果显示,非延迟组的改良Rankin量表定义的神经功能预后良好率较延迟组高5.63%,该差异未达到统计学意义。这一发现提示,在当前研究人群中,多模态CT检查延迟可能并非急性缺血性脑卒中患者神经功能预后的独立影响因素。然而,由于本研究仅评估了患者出院时的神经功能状态,其结果仍具有一定局限性。未来仍需通过更大样本的研究,并结合多时间点、多维度临床指标,进一步综合评价多模态CT检查延迟对患者长期神经功能预后的潜在影响。尽管上述差异未达显著,美国卒中协会(American Stroke Association, ASA)指南仍明确强调了时间指标在卒中管理中的关键作用,并提出了“入院至给药时间”(door-to-needle time, DNT)的两级控制目标:初级目标为≥50%的患者DNT ≤ 60 min,高级目标则为≥50%的患者DNT ≤ 45 min[17]。鉴于早期诊断与治疗在临床实践中的重要性,继续将缩短多模态CT检查时间作为卒中质量改进的重要环节,仍具有积极的临床意义。
本研究的临床启示在于,应系统推进急性卒中救治流程的优化。具体而言,可考虑与急救中心协同建立“救护车优先”调度机制,缩短院前延误;同时完善夜间与周末影像学支持措施,如进一步优化放射科技师弹性排班制度,以保障检查能力;此外,针对初次发病患者,建议开发智能化辅助工具,加强症状识别与就医引导。通过多项措施的综合实施,有望降低多模态CT检查延迟,进而改善患者预后。本研究的主要优势包括采用了标准化的多模态CT检查(一次性对AIS患者行头颅CT平扫、CTA、CTP检查)流程,并运用创新的预测模型构建方法,提升了研究的科学性和可重复性。然而,本研究仍存在一定局限性:其一,采用单中心设计,结果的外推性可能受限;其二,样本量相对有限,可能影响部分亚组分析的统计效能。未来研究应致力于开展多中心协作验证,进一步扩大样本规模,并积极探索人工智能技术在延迟风险预测中的应用潜力。
综上所述,本研究证实患者教育程度、自行就诊、周末就诊、夜间就诊、初次发病以及患有慢性病数量是急性缺血性脑卒中患者多模态CT检查延迟的独立危险因素。基于这些因素构建的预测模型对多模态CT检查延迟风险具有良好的判别能力,可为临床实践提供决策支持。虽然多模态CT延迟与急性缺血性脑卒中患者出院神经功能预后的相关性未达统计学意义,但考虑到其具有一定临床意义,仍建议将缩短多模态CT检查时间作为卒中中心建设改进的重点方向。
利益冲突 所有作者声明无利益冲突
作者贡献声明 刘洁、姚伟根:研究设计、论文撰写及修改;徐芳芳、鲁鹏聪、徐金锋:对文章的知识性内容作批评性审阅;沈林飞、王绒、史杰娅:收集临床数据,并对数据进行质控;郑家桔、谢清:数据整理和随访、协助论文撰写
| [1] | Hilkens NA, Casolla B, Leung TW, et al. Stroke[J]. Lancet, 2024, 403(10446): 2820-2836. DOI:10.1016/s0140-6736(24)00642-1 |
| [2] | 王拥军, 李子孝, 谷鸿秋, 等. 中国卒中报告2019(中文版)(1)[J]. 中国卒中杂志, 2020, 15(10): 1037-1043. DOI:10.3969/j.issn.1673-5765.2020.10.001 |
| [3] | GBD 2019 Stroke Collaborators. Global, regional, and national burden of stroke and its risk factors, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet Neurol, 2021, 20(10): 795-820. DOI:10.1016/S1474-4422(21)00252-0 |
| [4] | 李亚芳, 梁珊珊, 王子怡, 等. 中国脑卒中流行病学和疾病负担的Meta分析[J]. 中国循证医学杂志, 2025, 25(6): 664-669. DOI:10.7507/1672-2531.202412178 |
| [5] | 宋青泽, 张继. 多模态CT用于急性缺血性脑卒中进展[J]. 中国介入影像与治疗学, 2021, 18(11): 691-694. DOI:10.13929/j.issn.1672-8475.2021.11.012 |
| [6] | 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性卒中诊治指南2023[J]. 中华神经科杂志, 2024, 57(6): 523-559. DOI:10.3760/cma.j.cn113694-20240410-00221 |
| [7] | 楼敏, 丁晶, 张玉生, 等. 中国脑血管病临床管理指南(第2版)(节选): 第2章卒中组织化管理推荐意见[J]. 中国卒中杂志, 2023, 18(7): 822-828. DOI:10.3969/j.issn.1673-5765.2023.07.013 |
| [8] | Kwah LK, Diong J. National institutes of health stroke scale (NIHSS)[J]. J Physiother, 2014, 60(1): 61. DOI:10.1016/j.jphys.2013.12.012 |
| [9] | Broderick JP, Adeoye O, Elm J. Evolution of the modified rankin scale and its use in future stroke trials[J]. Stroke, 2017, 48(7): 2007-2012. DOI:10.1161/STROKEAHA.117.017866 |
| [10] | 姜华, 张春芳, 陈晨, 等. 中国卒中院前急救现状及研究进展[J]. 中国卒中杂志, 2025, 20(7): 803-808. DOI:10.3969/j.issn.1673-5765.2025.07.002 |
| [11] | Liao YQ, Qi WW, Li ST, et al. Analysis of onset-to-door time and its influencing factors in Chinese patients with acute ischemic stroke during the 2020 COVID-19 epidemic: a preliminary, prospective, multicenter study[J]. BMC Health Serv Res, 2024, 24(1): 615. DOI:10.1186/s12913-024-11088-8 |
| [12] | Naftali J, Tsur G, Auriel E, et al. Impact of demographic and clinical factors on in-hospital delays in acute ischemic stroke treatment[J]. Interv Neuroradiol, 2024: 15910199241264326. DOI:10.1177/15910199241264326 |
| [13] | Ye SS, Hu SY, Lei ZH, et al. Shenzhen stroke emergency map improves access to rt-PA for patients with acute ischaemic stroke[J]. Stroke Vasc Neurol, 2019, 4(3): 115-122. DOI:10.1136/svn-2018-000212 |
| [14] | Langhorne P, Ramachandra S. Organised inpatient (stroke unit) care for stroke: network meta-analysis[J]. Cochrane Database Syst Rev, 2020, 4(4): CD000197. DOI:10.1002/14651858.CD000197.pub4 |
| [15] | 倪佃丽, 陈晓兵, 张广慧, 等. 急性缺血性卒中院前延迟风险预测模型的构建及评价[J]. 中国卒中杂志, 2025, 20(4): 428-434. DOI:10.3969/j.issn.1673-5765.2025.04.006 |
| [16] | 黄东辉, 张文良, 孙皓, 等. 辽宁省农村地区急性心肌梗死患者院前延迟时间影响因素研究[J]. 中国全科医学, 2018, 21(20): 2469-2474. DOI:10.3969/j.issn.1007-9572.2017.00.261 |
| [17] | Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American heart association/American stroke association[J]. Stroke, 2019, 50(12): e344-e418. DOI:10.1161/STR.0000000000000211 |
 2026, Vol. 35
2026, Vol. 35