创伤是当今重要的全球性公共卫生问题,是全球45岁以下人群的首要死因,严重威胁了民众的生命健康。出血是创伤致死的首要原因,创伤后早期(< 24 h)死亡的患者中,30%~40%死于难以控制的出血[1]。难以控制的大量失血可导致20%~30%的严重创伤患者早期死亡,对救治时效性要求极高[2-3]。及时、安全和有效的输血可显著提高严重创伤患者的救治成功率[4]。急性失血所导致的失血性休克患者,早期使用红细胞等成分血不仅可以恢复患者血容量,改善组织氧供,还可以防止仅补充晶体液所导致的机体酸中毒及稀释性凝血功能障碍[5]。当前国内血液保障模式不能完全满足临床对严重创伤患者紧急救治输血的时效性和有效性需求[4],紧急通用型红细胞的输注是应对这一急救窘境的重要手段,也是严重创伤患者早期输血的优选方案。近年来,创伤中心建设步伐不断加快,创伤救治能力日益提升,通用型红细胞的输注也得到了越来越多的关注和应用。本共识(指南共识注册编号:PREPARE-2024CN1174)针对通用型红细胞的启动、输注、储存与管理中可能遇到的问题进行讨论,旨在为临床应用提供相应的参考与指导。本共识以循证方法为指导,根据临床问题,系统检索国内外数据库及相关网站;汇总评价相关证据,形成共识初稿,进行2轮德尔菲专家函询以及1轮专家论证会议,并修改整理,最终达成共识。
1 相关定义 1.1 创伤失血性休克创伤失血性休克是指创伤造成机体大量失血所致有效循环血量减少、组织灌注不足、细胞代谢紊乱和器官功能受损的病理生理过程[6]。
1.2 急性大量失血急性大量失血指24 h内丢失一个自身血容量;或3 h内丢失50%自身血容量;或成年人出血速度达到150 mL/min;或出血速度达到1.5 mL/(kg·min)超过20 min[7-9]。
1.3 通用型红细胞通用型红细胞是指献血者IgM或IgG抗-A抗体和抗-B抗体效价均≤256的O型RhD阴性或阳性悬浮红细胞,可不经过交叉配血试验,直接给危重患者紧急抢救输注[5]。我国RhD阳性人数占比在99%以上[10],加之在紧急情况下,为RhD阴性患者输注RhD阳性血液的获益远高于其潜在的免疫刺激风险[4],因此为在紧急情况下快速覆盖最广泛的潜在受血者,我国临床使用O型RhD阳性悬浮红细胞居多[11-13]。
1.4 育龄期女性世界卫生组织将15~49岁的女性划分为育龄期女性[14]。
2 共识意见问题1:紧急通用型红细胞输注启动标准是什么?
推荐意见1:紧急通用型红细胞输注启动标准为当短时间内无法提供创伤失血性休克患者所需的ABO同型血液,而患者出现以下情况:(1)血红蛋白(hemoglobin, Hb) < 30 g/L,并有进一步下降趋势。(2)Hb ≥30 g/L,但进一步加重贫血可能会严重危及生命(出血速度快,可能迅速危及生命;合并心、肺等严重基础疾病,很难耐受更严重贫血)。(3)估测急性失血达血容量 > 40%,休克指数≥1.5,或综合评估患者休克指数、脉压差、血乳酸等指标,判断患者病程进展。(4)突然发生无法迅速控制的急性大量出血(如大血管出血、胸腹盆腔内大血管破裂)、脏器严重损伤(如复合外伤和脏器破裂出血)等可能出现失血性休克。(5)不立即输血将危及患者生命的其他因素。(强烈推荐)
证据来源:共纳入文献证据13项,其中2c级证据1项[15],2d级证据5项[16-20],3级证据4项[5, 21-23],5级证据3项[24-26]。
证据讨论:出血是导致创伤死亡的主要原因之一[27],输血延迟(> 15 min)与严重创伤患者病死率增加有关[16, 21]。因此,紧急通用型红细胞输注中,应明确相关适应证,尽快尽早明确决策处置。当短时间内无法提供创伤失血性休克患者所需的ABO同型血液,而患者出现生命体征不平稳、危及生命的急性失血,如Hb < 30 g/L,并有进一步下降趋势;或Hb≥30 g/L,但进一步加重贫血可能会严重危及生命(出血速度快,可能迅速危及生命;合并心、肺等严重基础疾病,难以耐受更为严重的贫血)的情况时[24],应立即启动输注流程。同时,患者抵达急诊科时,出现以下任一临床危急征象均需积极启动输注流程:已出现失血性休克,估测急性失血达血容量 > 40%,休克指数≥1.5[15];突然发生无法迅速控制的急性大量出血(如大血管出血、胸腹盆腔内大血管破裂)、脏器严重损伤(如复合外伤和脏器破裂出血)等可能出现失血性休克的危象;或不立即输血将危及患者生命的其他因素[17-18, 25]。
此外,对于因外伤急性大量出血的患者,由于全血快速丢失,未大量补液前,红细胞、血小板和血浆均按正常比例丢失,Hb值尚未及时反应,此时的血常规检测结果必然处于正常值范围[5],因此不能单纯将Hb或血细胞比容作为输血指征[22, 26]。目前国内外关于通用型红细胞输注启动阈值的相关研究较少,可借鉴成熟的大量输血方案的启动标准,相关研究显示,脉压差 < 30 mmHg(1 mmHg=0.098 kPa)与接受大量输血和急诊手术显著相关[19];同时,入院时血乳酸 > 4 mmol/L的创伤患者病死率更高,且需要大量输血的比例也有所增加[20]。因此,临床医师应根据患者创伤情况、休克指数、脉搏、血压、血乳酸等因素综合评估判断,决定是否启动紧急通用型红细胞输注流程[23]。
问题2:不建议启动紧急通用型红细胞输注方案的情况有哪些?
推荐意见2:已知患者为RhD阴性,有抗- D抗体检测阳性史,不建议使用RhD阳性通用型红细胞;或已知患者意外抗体阳性,且有严重溶血性输血反应史时,不建议启动紧急通用型红细胞输注方案。除严重危及患者生命的情况下,需充分告知患者或其家属获益与风险后,共同做出决定。(强烈推荐)
证据来源:共纳入文献证据7项,其中1a级证据2项[28-29],3级证据1项[30],4级证据1项[31],5级证据3项[25, 32-33]。
证据讨论:目前国内外对于通用型血液的输注虽已积累了成功经验,但基于血液输注的基本原则以及相关溶血反应的发生率,对于已知患者为RhD阴性,且有抗-D检测阳性史[30];或已知患者有不规则抗体,且有溶血性输血反应史,这两种情况,均不得启动紧急通用型红细胞输注方案[25, 28]。溶血性输血反应是由于输注的红细胞与患者体内的抗体不相容引起的。O型血血浆中含有抗-A、抗-B抗体,即使最好的分离技术也难以将血浆与红细胞完全分离。当患者体内存在抗-A或抗-B抗体时,输注通用型红细胞过程中可能引发免疫性溶血反应[29]。此外,需要特别注意,如果患者为RhD阴性,体内一般不会有抗-D抗体存在,然而当患者受到RhD阳性抗原的免疫刺激,如输血、妊娠或者血液病等情况,机体可能会产生抗-D,此时若输入RhD阳性血,可能会发生溶血性输血不良反应[31-33]。因此,在紧急通用型红细胞输注时,同样应全面考虑溶血反应的可能性,最大限度尝试可及的安全的血液输注方式。
问题3:血型不明时,通用型红细胞紧急输注的种类及选择有哪些?
推荐意见3:紧急情况下,推荐选用O型悬浮红细胞(不考虑RhD血型);若具备条件,优先选择O型RhD阴性悬浮红细胞,次选O型RhD阳性悬浮红细胞。需特别注意:对于有生育需求的育龄期女性,应谨慎使用O型RhD阳性悬浮红细胞,建议优先选用O型RhD阴性悬浮红细胞。所有输注操作前,医生需向患者或其家属充分告知输注的获益与潜在风险,在共同沟通后做出最终决策。(强烈推荐)
证据来源:共纳入文献证据11项,其中1a级证据2项[28, 34],3级证据6项[5, 12, 35-38],5级证据2项[4, 39]。
证据讨论:欧美国家通常优先选择O型RhD阴性悬浮红细胞作为通用型红细胞(至少在救治初期),主要是基于具备O型RhD阴性血液保障能力的前提下,最大限度避免RhD同种免疫风险[12]。而由于国内O型RhD阴性献血者人群比例通常 < 1%[35-36],不具备常规保障能力,且RhD阴性严重创伤患者的比例也较低,同种免疫风险极小,相较于严重创伤救治中延迟输血带来的风险,可忽略不计[4, 37]。基于此,国内部分创伤中心在紧急救治时积累了使用O型RhD阳性悬浮红细胞作为通用型红细胞的成功经验[5, 12]。
而针对育龄期女性,尤其是有生育需求的RhD阴性育龄期女性,在输注RhD阳性血液后存在特殊风险,可能由于同种免疫产生抗-D抗体,诱发新生儿溶血病,导致患者可能丧失再生育能力;或再次输注RhD阳性血液时引起溶血性输血反应。但紧急情况下仍可以输注RhD阳性血液,可在72 h内给予RhD免疫球蛋白或RhD阳性红细胞置换,以防止发生RhD同种异体免疫[28-39]。因此,育龄期女性应优先选择O型RhD阴性红细胞,同时输注前应充分告知患者获益与风险[38, 34]。
问题4:RhD阴性患者,通用型红细胞紧急输注的选择是什么?
推荐意见4:优先选择O型RhD阴性悬浮红细胞,紧急情况下可选择O型RhD阳性悬浮红细胞。需特别注意,有生育需求的RhD阴性育龄期女性谨慎选择O型RhD阳性悬浮红细胞。输注前医生应充分告知患者或其家属获益与风险后,共同做出决定。(强烈推荐)
证据来源:共纳入文献证据4项,其中1a级证据1项[34],3级证据1项[40],5级证据2项[24, 41]。
证据讨论:RhD阴性患者输血,无论有无抗-D,均应首选ABO血型与患者同型RhD阴性红细胞输注[41]。对RhD阴性且无抗-D的患者,在无法满足供应与其ABO血型同型RhD阴性红细胞的紧急情况下,可根据“血液相容性输注”原则实施救治:首选与患者ABO血型相容RhD阴性红细胞输注;次选与患者ABO血型同型RhD阳性红细胞输注;再选O型RhD阳性红细胞输注。上述3种情况均须在与患者主侧交叉配血阴性情况下输注[34, 40-41]。而在RhD阳性红细胞输注后,患者可能因免疫反应产生抗-D抗体,给后续再输血造成困难,尤其是有生育需求的育龄期女性,会加重新生儿溶血病发生的风险。因此,需要对RhD阴性配合型输血的患者制定有效的追踪、随访及评价管理体系,以评判RhD阴性血救治RhD阳性患者的有效性和安全性[40]。
同时,输注来不及检测的血液可能使受血者面临感染艾滋病、肝炎等多种严重传染性疾病的风险,在获得患者知情同意前,必须充分告知患者所有潜在风险[24]。
问题5:通用型红细胞输注申请注意事项有哪些?
推荐意见5:创伤失血性休克患者紧急情况下输注通用型红细胞前需进行血型鉴定,但无须等待血型鉴定结果。在决定输血治疗前,经治医师应向患者或其家属充分说明通用型红细胞输注的相关事项,并签署《输血治疗同意书》,尤其需要告知育龄期女性,输注通用型红细胞后其妊娠阶段新生儿溶血风险可能增加。无自主意识且无家属签字的患者需紧急输血时,应报医院职能部门或主管领导同意、备案。其次,完善血液申请流程,填写相应纸质/电子申请,并在输血前正确采集患者血标本,进行血型鉴定。输血科(血库)收到血标本后,进行标本血型鉴定以及血液相容性检测。(强烈推荐)
证据来源:共纳入文献证据5项,其中1a级证据2项[42-43],1c级证据1项[44],3级证据2项[45-46]。
证据讨论:在启动紧急通用型红细胞输注流程前,务必由经治医师逐项填写《临床输血申请单》,由主治医师核准签字,连同受血者血样送交输血科/血库备血。同时,在决定输血治疗前,经治医师应向患者或其家属说明输同种异体血的不良反应和经血传染疾病的可能性,征得患者或家属的同意,并在《输血治疗同意书》上签字,《输血治疗同意书》入病历。无自主意识且无家属签字的患者需紧急输血时,应报医院职能部门或主管领导同意、备案,并记入病历[42]。
当需要输注通用型红细胞时,开处方的临床医生应填写并签署一份血液申请表,该表旨在提供所有必要的信息。血液申请表上要求的所有细节必须准确易读地填写[43]。提交血液申请表时,同时提交患者血标本,血标本管上清液晰标注患者的唯一识别号[43, 45]。同时应注意,血样不应在注射器中提交,因为这可能会导致转移到试管中进行分组和兼容性测试时出错,同时也可能导致溶血[44, 46]。
问题6:输血前核查内容有哪些?
推荐意见6:输血前,应检查血袋中血液的物理性状,观察血袋包装是否破损,血液有无浑浊、絮状物、溶血、气泡等异常情况,确认血液有效期及血液单位,检查血袋上标注的血液血型及单位与医嘱是否一致。对患者生命体征进行评估,并由两位医护人员到床边进行患者身份核查,同时核对血制品ABO、RhD血型,对可提供血型的患者或家属再次核对血型。(强烈推荐)
证据来源:共纳入文献证据4项,其中1a级证据2项[42-43],1b级证据1项[47],3级证据1项[48]。
证据讨论:临床科室在接收到血液单位时,必须仔细检查血液单位及相应患者身份信息[47-48]。检查包装和内容是否有变质或损坏的迹象,明确血液无任何污染的迹象,如观察红细胞的颜色判断是否溶血。具体检查内容包括:是否存在不溶物、细菌污染迹象(如血浆颜色异常、气泡、凝块等)、溶血迹象(如血浆呈粉红色或暗紫色)、漏气或已经打开的迹象[43]。
临床医护应严格执行输血前的规范核查。在开始输血之前,按照医院的标准操作程序,在患者床边进行最后的身份检查,这是发现错误和防止可能不相容输血的最后机会,而不相容输血可能是致命的。检查应由两人进行,其中至少一人应为注册护士或医生[42, 47]。
问题7:血液出库后的输注时间要求是什么?
推荐意见7:建议应在离开最佳储存条件后尽快输注。一单位红细胞的输血应在从血液冰箱取出后最多4 h内完成,如果超过这个时间则应丢弃。(强烈推荐)
证据来源:共纳入文献证据6项,其中1a级证据5项[42-43, 49-51],1b级证据1项[52]。
证据讨论:通用型红细胞出库后,应严格遵循血液输注时间要求,一旦血液中心签发,全血、红细胞、浓缩血小板和解冻后的新鲜冷冻血浆应在离开最佳储存条件后30 min内开始输血[42-43, 49]。如果在此期间不能开始输血,必须在批准的最佳储存条件下储存。同时,应每天监测和记录用于全血/红细胞储存的每个血库冰箱内的温度,以确保温度保持在+2℃至+6℃之间[50]。
血液制品一旦离开正确的储存条件,就存在细菌繁殖或功能丧失的风险。临床紧急通用型红细胞的用血也应严格遵循相关规定,一单位红细胞的输血应在从血液冰箱取出后最多4 h内完成,如果超过这个时间,则丢弃该单位[51-52]。如果血液从血库冰箱中取出超过30 min而没有输血,则必须将血液送回实验室进行处理[43]。
问题8:通用型红细胞输注滴速应控制在多少?
推荐意见8:常规输血过程应按规范循序渐进调节并控制输液滴速。由于创伤失血性休克患者的特殊病理状态,常伴有循环衰竭的休克征象,因此在严密观察患者病情的前提下,若无输血不良反应,可根据临床实际情况加快输血速度。(强烈推荐)
证据来源:共纳入文献证据7项,其中1a级证据3项[42, 49, 51],1c级证据1项[53],3级证据2项[54-55],5级证据1项[25]。
证据讨论:输血时要遵循先慢后快的原则,输血开始后的前5 min输注速度约为2 mL/min,并严密观察患者病情变化,若无不良反应,再根据需要调整输血速度[25, 42, 51]。一旦出现异常情况应立即减慢输血速度,及时向医师报告[25, 49]。紧急通用型红细胞输注策略是创伤失血性休克患者救治的有效手段,救治过程的时效性把控与疾病的转归有着显著相关性。临床启动紧急通用型红细胞时,应充分考虑患者的实际情况,才能及时缓解失血性休克的极端病理状况。因此,在加强监护及病情观察的前提下,建议适当加快血液输注速度。同时,加快输血速度后,大量红细胞、胶体液、晶体液快速进入患者体内,可能会稀释凝血因子,引发凝血功能障碍及相关并发症,应当重点关注患者的血栓弹力图参数、纤溶系统功能及凝血功能等相关指标[53-55]。
问题9:通用型红细胞输注对输注温度有什么要求?
推荐意见9:创伤失血性休克伴有低体温的患者,建议使用恒温仪/专用输血加温器(37 ℃)实施加温输血。(强烈推荐)
证据来源:共纳入文献证据8项,其中1a级证据2项[56-57],2c级证据1项[58],3级证据2项[59-60],5级证据2项[6, 43]。
证据讨论:目前国外临床研究尚无证据表明加温血液对患者更有益,然而有相关研究提示,当输血速率大于100 mL/min时,低温血液可能是导致心脏骤停的诱因之一。加温输血的主要适用场景包括:大容量快速输血;婴儿换血;具有临床显著冷凝集素的患者[56, 57]。
低温输血会加剧创伤致死三联征的风险。创伤失血性休克患者低体温发生率高达10%~65%,而体温过低(核心体温 < 35 ℃)与严重创伤失血性休克患者并发酸中毒、低血压和凝血障碍(即“死亡三角”)密切相关,最终导致患者并发症发生率及病死率的增高[58, 59]。对于核心体温在32~35℃之间的患者,建议通过提高环境温度、使用加温毯,或在病情允许的情况下增加主动活动来提高核心温度[6]。因此,在临床应用中,可使用专门的恒温仪/专用输血加温器加热血液制品,以达到加温输血的目的,同时要注意避免血液加热不当导致的物理溶血[60]。
问题10:通用型红细胞输注时如何进行监测与评估?
推荐意见10:通用型红细胞输注时,应至少要在开始输注前60 min内、开始输注15 min内和输注结束后60 min内这三个时间点对患者进行监测,关注患者的输血疗效及不良反应,重点观察其心率和血压,同时注意皮肤色泽、口唇、体温、呼吸频率、氧饱和度、尿量等变化,询问清醒患者有无不适主诉并记录,如果出现低血压和无法控制的出血,则代表其可能出现溶血反应。若患者无活动性出血,最早可在输血后15 min测定其Hb水平变化。(强烈推荐)
证据来源:共纳入文献证据5项,其中1a级证据5项[34, 43, 57, 61-62],1b级证据1项[47]。
证据讨论:输血过程的严密观察,是通用型红细胞输注必不可少的重要环节。除了重点关注患者的血压、心率、尿量等判断输血疗效以外,还应注意输血不良反应的发生。严重的不良反应,最常出现在输血开始的前15 min,输血过程中应确保患者处于可以直接观察的环境中[43, 61]。具体监测流程为:开始输注前60 min内、开始输注15 min内和输注结束后60 min内进行最后一组观察[57],每次观察后需详细记录相应信息,包括患者的一般外貌(皮肤色泽、口唇等)、体温、脉搏、血压、呼吸频率、氧饱和度、尿量,以及任何不良反应,尤其注意观察昏迷患者的临床表现[34, 47]。有研究证明,输血后15 min与更长时间所测得Hb数值高度一致,因此若患者无活动性出血,最早可在输血后15 min测定其Hb水平[62]。一旦发现任何不良反应,应立即处理并停止输血。
问题11:通用型红细胞输注时有哪些输血反应?
推荐意见11:(1)急性/速发型溶血反应:发生迅速,输注5~10 mL血液后几分钟内出现。早期常见的症状是发热、寒战,其他症状包括烦躁、颜面或全身潮红、胸痛、腰背痛、恶心,尿液呈浓茶或酱油样色。
(2)过敏反应:以皮肤瘙痒、寻麻疹、恶心、呕吐、胸闷、心悸为主要表现,严重者表现为过敏性休克。
(3)非溶血性发热反应:输血过程中或输血结束4 h内,患者基础体温升高1℃以上或伴有寒战、发热,体温高低和输血速度成正比,且能排除与原发病、过敏、溶血或细菌污染等其他原因引起的发热。
(4)慢性/迟发性溶血性输血反应:常发生在输血结束后24 h至48 d。常由IgG抗体引起,多为血管外溶血,最常见于Rh血型不相容输血。
(5)输血相关急性肺损伤:输血中或输血后6 h内出现急性呼吸困难伴进行性低氧血症,氧合指数(PaO2/FiO2)≤300 mmHg,胸部X线示双侧肺部浸润,且无输血相关性循环超负荷及输血引起的严重过敏反应和细菌污染反应等表现。
(6)输血相关呼吸困难:输血结束后24 h内发生呼吸窘迫,不符合输血相关性急性肺损伤、输血相关循环超负荷或过敏反应等诊断依据,且不能用患者潜在或已有疾病解释。
(7)输血相关循环超负荷:由于输血速度过快、输血量过大,或患者潜在心肺疾病不能有效接受血液输注容量等所致急性心功能衰竭,可出现发绀、气急、心悸、听诊闻及湿性啰音或水泡音等表现。
(强烈推荐)
证据来源:共纳入文献证据8项,其中1a级证据2项[43, 63],1c级证据1项[64],3级证据4项[65-68],5级证据1项[69]。
证据讨论:在输血过程中的各个环节都有可能出现相关不良反应[63]。根据国内相关报道,输血患者的不良反应发生率较低(0.18‰~0.98%)[65-67],但除了荨麻疹过敏和发热性非溶血反应外,所有反应都可能致命,需要紧急治疗,因此应确保所有输血患者都在医护人员可直接观察的区域进行输血[64]。急性严重溶血性输血反应是输血过程中最严重的不良反应,常发生于输血开始阶段[43, 63],通常在血液输注5~10 mL后的几分钟内,即可能出现体征和症状。临床中执行操作错误、未能遵守正确的程序是导致危及生命的急性溶血性输血反应的常见原因[69]。此外,红细胞或血小板中的细菌污染,也是急性输血反应易被忽略的原因[68]。定期输血的患者出现不良反应的风险更高,大量输血和静脉输液可能导致患者出现止血缺陷或代谢紊乱,如输血相关循环超负荷、输血相关性低血压[43]。因此在临床应用通用型红细胞输注时,应配备全面的治疗保障,包括成立急救团队,吸氧,配备肾上腺素、皮质类固醇、支气管扩张剂、利尿剂等急救药品。
问题12:通用型红细胞输注不良反应的处理流程是什么?
推荐意见12:(1)停止输血:如果怀疑发生急性输血反应,应立即停止输血;(2)保留血管通路:保持血管通路畅通,静脉输注生理盐水,确保急救给药;(3)呼叫援助:立即通知医生,开展抢救,必要时联系输血科(血库);(4)上报记录:完善相关记录,根据输血反应制度及时上报;(5)排查细菌污染:如怀疑细菌污染性输血反应,需将血袋及时送回输血科(血库),抽取血袋中血液做细菌检验。(强烈推荐)
证据来源:共纳入文献证据3项,其中1a级证据2项[34, 70],1c级证据1项[64]。
证据讨论:输血不良反应包括急性和延迟性两种类型[70]。急性反应临床表现范围较广,从非特异性发热到危及生命的血管内溶血均可能出现,因此对于所有疑似输血反应,均需进行评估和适当处理[64]。如果患者出现不良反应立即减慢或停止输血,使用生理盐水维持静脉通路,立即通知值班医生,及时检查、治疗、抢救,必要时联系输血科(血库)调查输血不良反应原因并记录;若怀疑为溶血性或细菌污染性输血反应,则应立即停止输血,使用生理盐水维持静脉通路,通知值班医生和输血科(血库)值班人员,立即抢救治疗,同时需完成以下核对、检查和处理:①核对血袋标签是否与患者身份相符;②检查血液成分外观;③立即采集患者的乙二胺四乙酸抗凝和不抗凝血液标本,以及尿液标本等,尽早检测血常规、尿常规及尿血红蛋白等,血袋中剩余血液应当及时送至相应实验室检测;④如怀疑细菌污染性输血反应,需抽取血袋中血液做细菌检验[34, 64]。
问题13:哪些情况需要终止紧急通用型红细胞输注流程
推荐意见13:(1)患者出血情况得到有效控制且生命体征稳定或基本稳定;(2)在输注实施过程中,患者出现急性溶血性输血反应等严重反应;(3)患者死亡;(4)在输血科(血库)已完成患者血型鉴定、交叉配血工作,可以提供相同血型(ABO、RhD)且交叉配血相合的红细胞后启动同型血输注。(强烈推荐)
证据来源:共纳入文献证据3项,其中1a级证据1项[71],1c级证据1项[64],5级证据1项[25]。
证据讨论:紧急通用型红细胞输注是创伤失血性休克患者救治的紧急医疗措施。临床急救中,当患者出血情况得到有效控制或患者死亡时,即可停止输注。在输注实施过程中,患者出现急性溶血性输血反应等严重反应时,也应立即停止输注[25, 64]。此外,当输血科已完成患者血型鉴定、交叉配血工作,可以提供相同血型(ABO、RhD)且交叉配血相合的红细胞,同型的血浆、血小板、冷沉淀等情况下,可以终止紧急通用型红细胞的输注[71]。
问题14:通用型红细胞输注入库、核对、贮存有哪些要求?
推荐意见14:通用型红细胞的管理涉及入库、存储中的各个环节。在血液入库前,务必认真核对验收,内容包括:运输条件、物理外观、血袋封闭及包装是否合格,标签填写是否清楚齐全(供血机构名称、供血者姓名或条形码编号和血型、血液品种、容量、采血日期、血液成分的制备日期及时间,有效期及时间、血袋编号/条形码,储存条件)等。输血科(血库)要认真做好血液出入库、核对、领发的登记,有关资料需保存十年。
对于血液的储存,应符合《卫生和社会工作血液储存的行业标准:WS/T 399-2023》,存放于符合《中华人民共和国血液冷藏箱标准:GB/T 21278-2007》的专用血液冰箱中,24 h监测和记录储存血液的冰箱内的温度,以确保温度保持在+2℃至+6℃之间,当贮存血冰箱的温度自动控制记录和报警装置发出报警信号时,要立即检查原因,及时解决并记录。贮血冰箱每周消毒一次,且冰箱内严禁存放其他物品。(强烈推荐)
证据来源:共纳入文献证据6项,其中1a级证据3项[70, 72-73],3级证据2项[74-75],5级证据1项[76]。
证据讨论:全血、血液成分入库前要认真核对验收,该规定同样适用于通用型红细胞管理。核对验收内容包括[72]:运输条件、物理外观、血袋封闭及包装是否合格,标签填写是否清楚齐全(供血机构名称及其许可证号、供血者姓名或条形码编号和血型、血液品种、容量、采血日期、血液成分的制备日期及时间,有效期及时间、血袋编号/条形码,储存条件)等[73]。输血科(血库)要认真做好血液出入库、核对、领发的登记,有关资料需保存十年。
血液应贮存于血库专用冰箱内,并有明显的标识。贮血冰箱内温度应维持在较低水平,一般为+2℃至+6℃之间,严禁存放其他物品,并且每周消毒一次[72, 74, 76]。冰箱内空气培养每月一次,无霉菌生长或培养皿(90 mm)细菌生长菌落 < 8 CFU/10 min或 < 200 CFU/m3为合格。当贮存血冰箱的温度自动控制记录和报警装置发出报警信号时,要立即检查原因,及时解决并记录[70, 72, 75]。
问题15:通用型红细胞发血有哪些要求?
推荐意见15:(1)取血与发血的双方必须共同核对患者患者姓名、年龄、性别、病案号、门急诊/病室、献血编号或条形码、血制品血型、血液品种、标示量、血液有效期、外观、数量等,准确无误时,双方共同签字后方可发出;(2)凡血袋有下列情形之一的,一律不得发出:标签破损、字迹不清;血袋有破损、漏血;血液中有明显凝块;血浆呈乳糜状或暗灰色;血浆中有明显气泡、絮状物或粗大颗粒;未摇动时血浆层与红细胞的界面不清或交界面上出现溶血;红细胞层呈紫红色;过期或其他须查证的情况;(3)血液发出后不得退回。(强烈推荐)
证据来源:共纳入文献证据6项,其中1a级证据4项[28, 57, 70, 72],3级证据3项[75, 77-78]。
证据讨论:输血科(血库)配血相合后,由医护人员取血。取血与发血的双方必须共同查对:患者姓名、年龄、性别、病案号、门急诊/病室、献血编号或条形码、血制品血型、血液品种、标示量、血液有效期、外观、数量及是否已采血送检配血,以及保存血的外观等,准确无误时,双方共同在发血单签字后方可发出[57, 70, 72]。凡血袋有下列情形之一的,一律不得发出:标签破损、字迹不清;血袋有破损、漏血;血液中有明显凝块;血浆呈乳糜状或暗灰色;血浆中有明显气泡、絮状物或粗大颗粒;未摇动时血浆层与红细胞的界面不清或交界面上出现溶血;红细胞层呈紫红色;过期或其他须查证的情况。血液发出后,受血者和供血者的血样保存于2~8℃冰箱,以便对输血不良反应追查原因[28, 57, 72, 77]。血液发出后不得退回[72]。
对于创伤患者,红细胞应实施冷链输送[72],冷链运输箱的温度应控制在2~8℃之间,轻拿轻放,快而有序,尽量避免挤压、冲撞血袋导致破损,规范化管理送检流程[78]。冷链运输箱已被证实可以储存6个单位的红细胞或血浆长达8 h[75]。运输箱可以直接从血库送到急诊科、介入放射科或手术室,然后随患者一起运送到新的地点。运送过程中,为保证血制品安全,应尽量减少不必要的打开和关闭。
问题16:通用型红细胞输血后注意事项有哪些?
推荐意见16:通用型红细胞输注后,受血者和献血者的血液样本必须在2~8℃冰箱保存不少于7 d。如果在第一次输血24 h后需要再次输血,要求重新采集5 mL血液样本进行复查和进一步交叉配血检测,并必须保留以备输血反应调查。输血完毕后的血袋应保留24 h后再处理。(强烈推荐)
证据来源:共纳入文献证据6项,其中1a级证据3项[28, 43, 57],3级证据2项[79-80],5级证据2项[25, 81]。
证据讨论:对于输注紧急通用型红细胞的患者,紧急情况下,尚未进行完整的血型复核和交叉配血,输血错误(如血型不符)或其他潜在的血液质量问题(如血液制品受污染)的风险相对较高,一些意外抗体可能在输血后的较长时间内才与输入的红细胞发生反应,引发迟发性溶血性输血反应。因此,受血者、供血者配血标本和全血复检标本保存时间需要在一定程度上延长,均须放2~8℃冰箱保留不少于7 d,以便患者输血后发生问题时查找原因[57]。而血清标本应在-20℃保存6个月,以备患者输血后发生输血反应和输血传染病时追查[25]。输血完毕后的血袋应保留24 h后再处理[57]。
现有相关报道显示,每输入一单位红细胞,受血者致敏的风险增加1.0%~1.6%,多次输血产生的同种抗体概率为15%~20%[79-80]。因此,如果患者在第一次输血24 h后需要再次输血,应重新采集样本进行复查和进一步交叉配型,避免引起输血不良反应[81],同时也必须按照要求保留血液标本以备输血反应调查[43]。
问题17:通用型红细胞输血后应做好哪些记录?
推荐意见17:(1)输血时,保存详细的输血记录,包括每单位输血的类型、容量、每个输血单位的唯一捐赠编号,以及输注的每个单位的血型。(2)在输液前、输液过程中和输液完成时均需对患者进行监测。(3)记录每个单位开始输血的时间以及输血完成的时间。(4)输血治疗病程记录完整详细,至少包括输血原因,输注种类、血型和数量,输注过程观察情况,有无输血反应等内容。(5)输注过程中一旦发现任何不良反应,应立即做出反应并记录详细信息。(6)负责血液发放与接收的输血科(血库)及科室需双人签名。(强烈推荐)
证据来源:共纳入文献证据4项,其中1a级证据2项[34, 82],3级证据1项[5],5级证据1项[4]。
证据讨论[4-5]:输血治疗后,应按照要求完成输血病程记录和输血护理记录,包括输血开始及结束的时间,启动紧急通用型红细胞输注的原因,输注血液成分的种类、血型和剂量,可能出现的意外情况分析与应对措施,有无输血反应发生,以及对患者输血效果的评估等[82]。记录应当完整详细,并贴在病历中一并封存。同时,输血袋上应当记录输血结束时间、负责血液管理的双人签名,并按照要求保存血袋[34]。
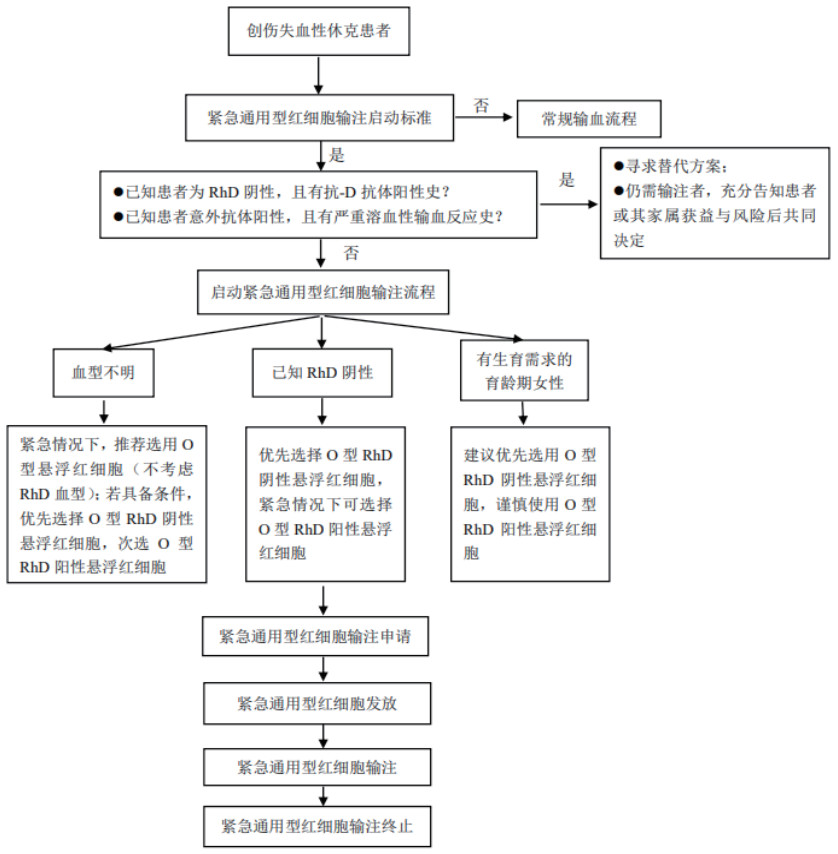
3 总结与说明本共识的制订旨在为院内创伤失血性休克患者通用型红细胞输注提供指导,主要从通用型红细胞输注启动原则、输注选择标准、安全保障、出入库要求及输注过程管理等方面,帮助医护人员规范准确执行血液保障及紧急输注过程中的相关操作(图 1)。同时,本共识也存在一定的局限性,推荐意见基于专家经验与现有证据,部分内容缺乏前瞻性的原始研究支持,循证等级有待提升,未来可继续加强完善。
|
| 图 1 紧急通用型红细胞输注流程 |
|
|
利益冲突 所有作者声明无利益冲突
执笔人 杨旻斐 詹玥 赵燕祥 陈芳 封秀琴 兰美娟 金静芬
专家组成员 (按姓名汉语拼音排序)陈秉宇(浙江省人民医院)陈青(南京大学医学院附属鼓楼医院)查占山(海军军医大学附属第一医院)封秀琴(浙江大学医学院附属第二医院)高永莉(四川大学华西医院)洪慧(浙江大学医学院附属第二医院)金静芬(浙江大学医学院附属第二医院)李凡(中国医学科学院北京协和医院)刘国辉(华中科技大学同济医学院附属同济医院)刘果(陆军特色医学中心)李强(浙江大学医学院附属第二医院)兰美娟(浙江大学医学院附属第二医院)李小勤(苏州大学附属第一医院)刘中坻(北京大学人民医院)孙丽冰(北京大学人民医院)孙仕锦(陆军特色医学中心)单爱军(香港大学深圳医院)汤曼丽(华中科技大学同济医学院附属同济医院)王海珍(浙江大学医学院附属第二医院)王飒(浙江大学医学院附属第二医院)王钰炜(浙江大学医学院附属第二医院)徐善祥(浙江大学医学院附属第二医院)叶磊(四川大学华西医院)俞石芳(浙江大学医学院附属第二医院)尹文(空军军医大学第一附属医院)杨志洲(中国人民解放军东部战区总医院)章桂喜(香港大学深圳医院)张进军(北京急救中心)张连阳(陆军特色医学中心)周立敏(南昌大学第一附属医院)张茂(浙江大学医学院附属第二医院)张敏(山东大学齐鲁医院)赵小纲(浙江大学医学院附属第二医院)
| [1] | 刘威, 乐爱平. 创伤患者大量输血研究进展[J]. 中国输血杂志, 2017, 30(2): 208-212. DOI:10.13303/j.cjbt.issn.1004-549x.2017.02.035 |
| [2] | Chang R, Kerby JD, Kalkwarf KJ, et al. Earlier time to hemostasis is associated with decreased mortality and rate of complications: Results from the Pragmatic Randomized Optimal Platelet and Plasma Ratio trial[J]. J Trauma Acute Care Surg, 2019, 87(2): 342-349. DOI:10.1097/TA.0000000000002263 |
| [3] | Baksaas-Aasen K, Gall LS, Stensballe J, et al. Viscoelastic haemostatic assay augmented protocols for major trauma haemorrhage (ITACTIC): a randomized, controlled trial[J]. Intensive Care Med, 2021, 47(1): 49-59. DOI:10.1007/s00134-020-06266-1 |
| [4] | 卢尧, 李阳, 张雷英, 等. 严重创伤患者紧急救治血液保障模式与输血策略中国专家共识(2024版)[J]. 中华创伤杂志, 2024, 40(10): 865-881. DOI:10.3760/cma.j.cn501098-20240605-00374 |
| [5] | 顾海慧, 李津杞, 葛立华, 等. 创伤紧急救治通用型红细胞输注的应用实施及效果评价[J]. 中国输血杂志, 2019, 32(9): 893-897. DOI:10.13303/j.cjbt.issn.1004-549x.2019.09.014 |
| [6] | 中国人民解放军急救医学专业委员会, 中国医师协会急诊医师分会, 北京急诊医学学会, 等. 创伤失血性休克中国急诊专家共识(2023)[J]. 中华急诊医学杂志, 2023, 32(11): 1451-1464. DOI:10.3760/cma.j.issn.1671-0282.2023.11.006 |
| [7] | Mahambrey T, Pendry K, Nee A, et al. Critical care in emergency department: massive haemorrhage in trauma[J]. Emerg Med J, 2013, 30(1): 9-14. DOI:10.1136/emermed-2011-201061 |
| [8] | 国家卫生健康委员会. WS/T 623-2018全血和成分血使用[EB/OL]. (2018-09-26)[2025-11-01]. https://www.nhc.gov.cn/wjw/s9493/201810/9b96b65aaa824ffcac7d3e023da205ad.shtml. |
| [9] | Stainsby D, MacLennan S, Thomas D, et al. Guidelines on the management of massive blood loss[J]. Br J Haematol, 2006, 135(5): 634-641. DOI:10.1111/j.1365-2141.2006.06355.x |
| [10] | 陈军义, 宋梦丹, 马瑾, 等. 我国部分民族Rh血型表型分布的Meta分析[J]. 中国输血杂志, 2025, 38(4): 562-571. DOI:10.13303/j.cjbt.issn.1004-549x.2025.04.016 |
| [11] | 李津杞, 周梅, 王星怡, 等. 通用型红细胞紧急抢救失血性休克患者的临床应用研究[J]. 中国输血杂志, 2025, 38(10): 1320-1326. DOI:10.13303/j.cjbt.issn.1004-549x.2025.10.004 |
| [12] | 仇威富, 章桂喜, 张永顶, 等. 急诊输注未配血O型红细胞临床分析[J]. 创伤外科杂志, 2020, 22(12): 910-914. DOI:10.3969/j.issn.1009-4237.2020.12.007 |
| [13] | 彭卓越, 徐士岚, 杨鑫鑫, 等. 紧急输O型未交叉配血悬浮红细胞现状分析[J]. 中国输血杂志, 2025, 38(1): 48-53. DOI:10.13303/j.cjbt.issn.1004-549x.2025.01.008 |
| [14] | 世界卫生组织. 计划生育/避孕[EB/OL]. (2025-07-03)[2025-08-10]. https://www.who.int/zh/news-room/fact-sheets/detail/family-planning-contraception. |
| [15] | Rady MY, Smithline HA, Blake H, et al. A comparison of the shock index and conventional vital signs to identify acute, critical illness in the emergency department[J]. Ann Emerg Med, 1994, 24(4): 685-690. DOI:10.1016/s0196-0644(94)70279-9 |
| [16] | Shackelford SA, Del Junco DJ, Powell-Dunford N, et al. Association of prehospital blood product transfusion during medical evacuation of combat casualties in Afghanistan with acute and 30-day survival[J]. JAMA, 2017, 318(16): 1581-1591. DOI:10.1001/jama.2017.15097 |
| [17] | Mutschler M, Nienaber U, Münzberg M, et al. The Shock Index revisited - a fast guide to transfusion requirement? A retrospective analysis on 21, 853 patients derived from the TraumaRegister DGU[J]. Crit Care, 2013, 17(4): R172. DOI:10.1186/cc12851 |
| [18] | Holcomb JB, Donathan DP, Cotton BA, et al. Prehospital transfusion of plasma and red blood cells in trauma patients[J]. Prehosp Emerg Care, 2015, 19(1): 1-9. DOI:10.3109/10903127.2014.923077 |
| [19] | Warren J, Moazzez A, Chong V, et al. Narrowed pulse pressure predicts massive transfusion and emergent operative intervention following penetrating trauma[J]. Am J Surg, 2019, 218(6): 1185-1188. DOI:10.1016/j.amjsurg.2019.08.022 |
| [20] | Gaessler H, Helm M, Kulla M, et al. Prehospital predictors of the need for transfusion in patients with major trauma[J]. Eur J Trauma Emerg Surg, 2023, 49(2): 803-812. DOI:10.1007/s00068-022-02132-5 |
| [21] | Powell EK, Hinckley WR, Gottula A, et al. Shorter times to packed red blood cell transfusion are associated with decreased risk of death in traumatically injured patients[J]. J Trauma Acute Care Surg, 2016, 81(3): 458-462. DOI:10.1097/TA.0000000000001078 |
| [22] | 彭道波, 周忠信, 赖福才, 等. Hb和Hct作为红细胞输注评估指标的回顾性分析[J]. 中国输血杂志, 2013, 26(4): 364-365. DOI:10.13303/j.cjbt.issn.1004-549x.2013.04.028 |
| [23] | Zhu CS, Cobb D, Jonas RB, et al. Shock index and pulse pressure as triggers for massive transfusion[J]. J Trauma Acute Care Surg, 2019, 87(1S Suppl 1): S159-S164. DOI:10.1097/TA.0000000000002333 |
| [24] | 中国医师协会急诊医师分会. 特殊情况紧急输血专家共识[J]. 中国急救医学, 2013, 33(6): 481-483. DOI:10.3969/j.issn.1002-1949.2013.6.001 |
| [25] | 钱宝华, 顾海慧, 查占山. 创伤紧急救治通用型红细胞输注专家共识[J]. 中国输血杂志, 2017, 30(7): 668-669. DOI:10.13303/j.cjbt.issn.1004-549x.2017.07.004 |
| [26] | El-Menyar A, Mekkodathil A, Abdelrahman H, et al. Review of existing scoring systems for massive blood transfusion in trauma patients: where do we stand?[J]. Shock, 2019, 52(3): 288-299. DOI:10.1097/SHK.0000000000001359 |
| [27] | Bian J, Bao LH, Gao XK, et al. Bacteria-engineered porous sponge for hemostasis and vascularization[J]. J Nanobiotechnology, 2022, 20(1): 47. DOI:10.1186/s12951-022-01254-7 |
| [28] | 国家卫生健康委员会. WS/T 794—2022输血相容性检测标准[EB/OL]. (2022-01-21)[2024-11-27]. https://www.nhc.gov.cn/wjw/s9493/202202/ef4f142a0c2e4d4a99d749356913cd5a.shtml. |
| [29] | Lynne U. Pretransfusion testing for red blood cell transfusion[EB/OL]. (2025-01-21)[2025-08-09]. https://www.uptodate.com/contents/pretransfusion-testing-for-red-blood-cell-transfusion. |
| [30] | 吴昌松. RhD阴性患者输注RhD阳性同型红细胞血液抗-D检测及其效价测定[J]. 中国输血杂志, 2015, 28(9): 1112-1114. DOI:10.13303/j.cjbt.issn.1004-549x.2015.09.018 |
| [31] | Ali A, Basany L, Priyanka GN, et al. Blocked D phenomenon implicated in a diagnostic dilemma in RhD-hemolytic disease affecting twins: case report and review of literature[J]. Turk J Pediatr, 2025, 67(2): 259-267. DOI:10.24953/turkjpediatr.2025.5786 |
| [32] | 许硕贵. 创伤救治的液体治疗[J]. 中华急诊医学杂志, 2022, 31(5): 582-584. DOI:10.3760/cma.j.issn.1671-0282.2022.05.002 |
| [33] | Floch A. Molecular genetics of the Rh blood group system: alleles and antibodies: a narrative review[J]. Ann Blood, 2021, 6: 29. DOI:10.21037/aob-20-84 |
| [34] | 北京市卫生健康委员会. 医疗机构临床用血技术规范[EB/OL]. (2020-12-24)[2024-11-27]. https://wjw.beijing.gov.cn/zwgk_20040/zcwj2022/dfbz/202304/t20230408_2993069.html. |
| [35] | 张国光, 容海燕, 黎夏婷, 等. 桂北地区Rh血型系统分布及Rh分型配合性输注的临床应用价值[J]. 检验医学与临床, 2024, 21(13): 1950-1954. DOI:10.3969/j.issn.1672-9455.2024.13.025阿。 |
| [36] | 邹彬彬, 谢毓滨, 阳智芬, 等. 湖南省RhD阴性献血人群11种红细胞血型系统基因频率及多态性研究[J]. 中国输血杂志, 2022, 35(2): 144-148. DOI:10.13303/j.cjbt.issn.1004-549x.2022.02.004 |
| [37] | Williams LA, Sikora J, Aldrees R, et al. Anti-Rh alloimmunization after trauma resuscitation[J]. Transfus Apher Sci, 2019, 58(6): 102652. DOI:10.1016/j.transci.2019.09.005 |
| [38] | Yazer MH, Spinella PC, Doyle L, et al. Transfusion of uncrossmatched group O erythrocyte-containing products does not interfere with most ABO typings[J]. Anesthesiology, 2020, 132(3): 525-534. DOI:10.1097/ALN.0000000000003069 |
| [39] | Yazer MH, Waters JH, Spinella PC. Use of uncrossmatched erythrocytes in emergency bleeding situations[J]. Anesthesiology, 2018, 128(3): 650-656. DOI:10.1097/ALN.0000000000002037 |
| [40] | 梁静, 杨丽萍, 刘雯, 等. Rh(D)阴性患者紧急抢救输血中应用"配合型输血"的回顾性分析[J]. 临床输血与检验, 2016, 18(6): 597-601. |
| [41] | 中国医师协会输血科医师分会, 中华医学会临床输血学分会. 特殊情况紧急抢救输血推荐方案[J]. 中国输血杂志, 2014, 27(1): 1-3. DOI:10.13303/j.cjbt.issn.1004-549x.2014.01.001 |
| [42] | 卫生部办公厅. 关于印发《临床输血技术规范》的通知[EB/OL]. (2000-06-02)[2024-11-27]. https://www.nhc.gov.cn/wjw/gfxwj/200111/f8304681b7114b0389ae9cb49ab26c79.shtml. |
| [43] | 中国输血学会. T/CSBT 012—2024全血及成分血外观检查和处置指南[EB/OL]. (2024-11-11)[2025-08-10]. https://www.csbt.org.cn/uploads/soft/241120/3_1533086411.pdf. |
| [44] | 李美兰, 周国花, 俞石芳, 等. 不同静脉采血方法导致溶血的比较及护理对策[J]. 中国现代医生, 2014, 52(3): 94-97. |
| [45] | Dzik WH, Murphy MF, Andreu G, et al. An international study of the performance of sample collection from patients[J]. Vox Sang, 2003, 85(1): 40-47. DOI:10.1046/j.1423-0410.2003.00313.x |
| [46] | 王蓓丽, 孙林, 周佳烨, 等. 2007至2010年检验不合格标本分析[J]. 中华检验医学杂志, 2012, 35(4): 305-308. DOI:10.3760/cma.j.issn.1009-9158.2012.04.005 |
| [47] | Robinson S, Harris A, Atkinson S, et al. The administration of blood components: a British Society for Haematology Guideline[J]. Transfus Med, 2018, 28(1): 3-21. DOI:10.1111/tme.12481 |
| [48] | Maskens C, Downie H, Wendt A, et al. Hospital-based transfusion error tracking from 2005 to 2010: identifying the key errors threatening patient transfusion safety[J]. Transfusion, 2014, 54(1) 66-73;quiz65. DOI:10.1111/trf.12240 |
| [49] | 中华人民共和国国家卫生健康委员会. WS/T 433—2023静脉治疗护理技术操作标准[EB/OL]. (2023-08-29)[2024-11-27]. https://www.nhc.gov.cn/cms-search/downFiles/cfbad8865a8440048016c30fd1c13799.pdf. |
| [50] | 国家卫生健康委. 关于发布《血液储存标准》等4项卫生行业标准的通告[EB/OL]. (2023-09-05)[2024-12-15]. https://www.nhc.gov.cn/fzs/c100048/202309/f3b6ba64cfc448cba3da56dd714f554b.shtml. |
| [51] | 中华人民共和国国家卫生健康委员会. WS/T622—2018内科输血[EB/OL]. (2018-09-26)[2024-12-15]. https://www.nhc.gov.cn/ewebeditor/uploadfile/2018/10/20181025132333401.pdf. |
| [52] | Brunskill S, Thomas S, Whitmore E, et al. What is the maximum time that a unit of red blood cells can be safely left out of controlled temperature storage?[J]. Transfus Med Rev, 2012, 26(3): 209-223.e3. DOI:10.1016/j.tmrv.2011.09.005 |
| [53] | 张莹, 王晶晶, 许吉荣. 大量输血方案与常规输血方案在急性创伤中的效果对比[J]. 实用中西医结合临床, 2023, 23(3): 90-93. DOI:10.13638/j.issn.1671-4040.2023.03.026 |
| [54] | 姚超峰, 李会广. 大量输血方案对急性创伤患者凝血功能纤溶功能及血栓弹力图监测结果的影响[J]. 中国药物与临床, 2021, 21(6): 992-994. DOI:10.11655/zgywylc2021.06.044 |
| [55] | Burggraf M, Polan C, Meyer HL, et al. A selection of trauma scores might not correlate with coagulation factor activity following multiple injuries: a retrospective observational study from a level 1 trauma center[J]. BioMed Res Int, 2020, 2020: 6726017. DOI:10.1155/2020/6726017 |
| [56] | 中华人民共和国国家卫生健康委员会. WS/T795—2022儿科输血指南[EB/OL]. (2022-01-21)[2025-11-01] https://www.nhc.gov.cn/fzs/c100048/202202/fc6310d72212427c9f5ef2f7f0166aac/files/1733125181067_16379.pdf. |
| [57] | 国家卫生健康委办公厅. 国家卫生健康委办公厅关于印发临床用血技术规范(2025年版)的通知[EB/OL]. (2025-11-28)[2025-12-04]. https://www.nhc.gov.cn/ylyjs/zcwj/202512/1f0e99982b49476b9b076ee10ef9ca75.shtml. |
| [58] | Reynolds BR, Forsythe RM, Harbrecht BG, et al. Hypothermia in massive transfusion: have we been paying enough attention to it[J]. J Trauma Acute Care Surg, 2012, 73(2): 486-491. DOI:10.1097/TA.0b013e31825c163b |
| [59] | Kutcher ME, Howard BM, Sperry JL, et al. Evolving beyond the vicious triad: Differential mediation of traumatic coagulopathy by injury, shock, and resuscitation[J]. J Trauma Acute Care Surg, 2015, 78(3): 516-523. DOI:10.1097/TA.0000000000000545 |
| [60] | 马印图, 陈莉, 侯小康, 等. 加温加压对输血效果及血液质量影响的研究[J]. 临床血液学杂志, 2021, 34(8): 571-575. DOI:10.13201/j.issn.1004-2806.2021.08.011 |
| [61] | National Institute for Health and Care Excellence (NICE). BloodTransfusion[R/OL]. (2015-11-18)[2025-08-09]. https://www.nice.org.uk/guidance/ng24. |
| [62] | Jeffrey LC, Steven K. Indications and hemoglobin thresholds for RBC transfusion in adults[EB/OL]. (2024-07-24)[2025-08-09]. https://www.uptodate.com/contents/indications-and-hemoglobin-thresholds-for-rbc-transfusion-in-adults. |
| [63] | 中华人民共和国国家卫生健康委员会. WS/T 624—2018输血反应分类[EB/OL]. (2018-09-26)[2024-11-27]. https://www.nhc.gov.cn/wjw/s9493/201901/2cabb8783e58455181756d3bb70f6924/files/1739782064864_24274.pdf. |
| [64] | Soutar R, McSporran W, Tomlinson T, et al. Guideline on the investigation and management of acute transfusion reactions[J]. Br J Haematol, 2023, 201(5): 832-844. DOI:10.1111/bjh.18789 |
| [65] | 张玉红, 王娜, 刘玉振, 等. 2019—2021年河南省红十字血液中心输血不良反应调查及影响因素[J]. 河南医学研究, 2023, 32(4): 641-644. DOI:10.3969/j.issn.1004-437X.2023.04.015 |
| [66] | 于琦, 刘晓霞, 周洪, 等. 青岛地区814例输血不良反应回顾性分析[J]. 中国输血杂志, 2022, 35(12): 1259-1262. DOI:10.13303/j.cjbt.issn.1004-549x.2022.12.017 |
| [67] | 刘雅欣, 富文达, 王文婷, 等. 某三甲医院2016—2023年临床输血不良反应分析[J]. 空军军医大学学报, 2025, 16(4) 540-543, 549. DOI:10.13276/j.issn.2097-1656.2025.04.018 |
| [68] | Haass KA, Sapiano MRP, Savinkina A, et al. Transfusion-transmitted infections reported to the national healthcare safety network hemovigilance module[J]. Transfus Med Rev, 2019, 33(2): 84-91. DOI:10.1016/j.tmrv.2019.01.001 |
| [69] | Valenstein PN, Sirota RL. Identification errors in pathology and laboratory medicine[J]. Clin Lab Med, 2004, 24(4): 979-996. DOI:10.1016/j.cll.2004.05.013 |
| [70] | 中国输血学会. T/CSBT 001-2019血液安全监测指南[EB/OL]. (2019-04-12)[2024-12-15]. https://csbt.org.cn/plus/view.phpaid=10194. |
| [71] | Stanworth SJ, Dowling K, Curry N, et al. Haematological management of major haemorrhage: a British Society for Haematology Guideline[J]. Br J Haematol, 2022, 198(4): 654-667. DOI:10.1111/bjh.18275 |
| [72] | 国家卫生健康委员会. 医疗机构临床用血管理办法[EB/OL]. (2019-02-28)[2024-11-27]. https://www.nhc.gov.cn/wjw/c100221/202201/7b7da6f69f0746e1acba7a4562232511.shtml. |
| [73] | 中华人民共和国国家卫生和计划生育委员会. WS/T 550—2017全血及成分血质量监测指南[EB/OL]. (2017-05-12)[2024-12-15]. https://www.nhc.gov.cn/wjw/s9493/201705/ce83ef8e0c3646cbbf4ee5a1b0b69e82/files/1739782086728_35153.pdf. |
| [74] | 王亚鹏. 探析血液保存时间及温度条件差异对红细胞功能的影响[J]. 中国医药指南, 2017, 15(35): 48. DOI:10.15912/j.cnki.gocm.2017.35.039 |
| [75] | Yuan S, Ziman A, Anthony MA, et al. How do we provide blood products to trauma patients[J]. Transfusion, 2009, 49(6): 1045-1049. DOI:10.1111/j.1537-2995.2009.02150.x |
| [76] | Hillyer CD, Josephson CD, Blajchman MA, et al. Bacterial contamination of blood components: risks, strategies, and regulation: joint ASH and AABB educational session in transfusion medicine[J]. Hematology Am Soc Hematol Educ Program, 2003: 575-589. DOI:10.1182/asheducation-2003.1.575 |
| [77] | 徐朴, 周愫, 何紫琪, 等. EDTA抗凝标本保存条件和时间对微柱凝胶法检测血型的影响[J]. 医学研究杂志, 2019, 48(9): 156-158. DOI:10.11969/j.issn.1673-548X.2019.09.035 |
| [78] | 曾艳珠, 谢剑辉. 韶关市中心血站非检测因素全血报废原因分析及对策[J]. 中国典型病例大全, 2024(4): 130-132. |
| [79] | 刘智勇. 输血前不规则抗体筛查的临床意义探讨[J]. 西南军医, 2010, 12(4): 728. DOI:10.3969/j.issn.1672-7193.2010.04.066 |
| [80] | 张杰, 方晓蕾, 禹梅, 等. Rh血型系统在安全输血中的意义[J]. 河北医学, 2013, 19(2): 302-304. DOI:10.3969/j.issn.1006-6233.2013.02.62 |
| [81] | 邵超鹏, 骆群, 伍昌林. 输血依赖型地中海贫血(TDT)患者临床输血中国专家共识[J]. 临床输血与检验, 2023, 25(02): 163-169. |
| [82] | 浙江省卫生健康委员会. 关于印发浙江省医院评审办法的通知[EB/OL]. (2024-03-19)[2024-11-27]. https://wsjkw.zj.gov.cn/art/2024/3/19/art_1229123408_2514580.html. |
 2025, Vol. 34
2025, Vol. 34